آیا میدانستید بیش از ۵۰٪ از بیماران سرطانی در دنیا حداقل یکبار تحت رادیوتراپی قرار میگیرند؟
بر اساس آمار انجمن بینالمللی تحقیقات سرطان (IARC)، پرتودرمانی در بیش از نیمی از برنامههای درمانی سرطان در سراسر جهان استفاده میشود؛ چه بهعنوان روش اصلی درمان، چه برای کاهش اندازه تومور پیش از جراحی، و چه بهعنوان راهی برای تسکین درد در مراحل پیشرفته بیماری.
در این مقاله از «بای بای سرطان» قصد داریم پرتودرمانی را از تمام زوایا بررسی کنیم: از تعریف و انواع آن، تا کاربردها، عوارض، نکات مراقبتی و حتی تأثیر ژنتیک بر روند درمان. اگر شما یا یکی از عزیزانتان در مسیر درمان با اشعه قرار دارید، این راهنمای جامع میتواند پاسخ بسیاری از سوالات شما را بدهد.
پرتو درمانی یا رادیوتراپی چیست؟
رادیوتراپی که تحت عنوان پرتو درمانی نیز شناخته میشود، یکی از روشهای اصلی درمان سرطان است. در این متود درمانی با استفاده از اشعه X سلولهای سرطانی نابود شده و یا آسیب جدی میبینند به طوری که این سلولها دیگر قادر به تقسیم شدن نخواهند بود.
هم در درمان سرطانهای اولیه و هم در درمان سرطانهای پیشرفته، کاربرد دارد. همچنین از این روش برای کاهش اندازه تومورهای سرطانی و کاهش درد بیماران به عنوان یک درمان تسکینی نیز استفاده میشود.
علاوه بر این، پرتو درمانی ممکن است به عنوان روش اصلی و یا روش کمکی در سایر درمانها به کار برده شود.
یکی دیگر از کاربردها، کوچک کردن اندازه تومورها و سلولهای سرطانی قبل از انجام عمل جراحی و یا بعد از عمل جراحی، برای نابود سازی سلولهای سرطانی باقی مانده است.
کاربردهای پرتو درمانی
در موارد زیر مفید و تاثیرگذار خواهد بود:
۱- درمان:
در برخی سرطانهایی که در مراحل اولیه قرار دارند، به عنوان تنها روش درمانی انتخاب میشود و در بعضی دیگر از سرطانهایی که در مراحل پیشرفتهتری قرار دارند، به صورت ترکیبی با سایر روشهای درمان مورد استفاده قرار میگیرد.
2- کنترل:
میتواند در کنترل بعضی سرطانها نقش داشته باشد و با کوچکتر کردن آنها و متوقف کردن روند رشد و پخش شدن آنها، سرطان را محدود کند.
۳- کمک به درمان های دیگر:
در مواردی نیز رادیو تراپی برای موثرتر شدن سایر متودهای درمان سرطان، قبل و یا بعد از آنها مورد استفاده قرار میگیرد.
۴- کاهش علائم:
در صورتی که سرطان قابل درمان نباشد، میتوان با استفاده از پرتو درمانی علائم سرطان را تا حدی در فرد کاهش داد تا بیمار بتواند مدت زمانی را که برای او باقی مانده، در آرامش بیشتری سپری کند.
به این روش درمانی، روش تسکینی-حمایتی نیز گفته میشود.
انواع رادیوتراپی
می تواند به انواع مختلفی ارائه شود که پزشک متخصص با توجه به شرایط بیمار بهترین نوع از این درمان را برای او در نظر میگیرد.
کاربردیترین انواع شامل:
1- خارجی:
جایی که دستگاهی مخصوص ذرات پرتوزا را به سلولها و یا ناحیه سرطانی پرتاب میکنند تا آنها را تضعیف و نابود کند.
2- ایمپلنتهای رادیوتراپی:
در این روش، تکهای فلزی رادیواکتیو به صورت موقت در بدن و نزدیک سلولهای سرطانی بیمار کار گذاشته میشود تا اقدامات درمانی مناسب برای آنها انجام شود.
3- تزریقات رادیو تراپی و کپسولی:
در این نوع از پرتو درمانی، بیمار مایعی رادیواکتیو را یا به صورت کپسول و یا به شکل دارویی خاص مصرف میکند و در شرایطی که امکان مصرف دارو از راه دهان وجود نداشته باشد، مایع رادیواکتیو به صورت وریدی به بیمار تزریق میشود.
4- داخلی:
از این نوع، در اشخاصی استفاده میشود که دچار سرطان سینه شدهاند، همچنین در طول برداشتن بافت سینه، از این نوع رادیوتراپی برای از بین بردن سلولهای سرطانی باقیمانده در محل نیز استفاده میشود.
فرآیند معمولا در بیمارستانها انجام میشود و افرادی که رادیوتراپی خارجی انجام دادهاند، بلافاصله بعد از اتمام پروسه میتوانند به خانه بازگردند اما در رادیوتراپی ایمپلنت، لازم است تا بیمار چند روزی در بیمارستان تحت بستری و مراقبت بماند.
به نقل از وبسایت Cancer Council Australia: پرتودرمانی از پرتوهای پرانرژی ایکس استفاده میکند تا سلولهای سرطانی را از بین ببرد یا به آنها آسیب برساند، بهطوریکه دیگر نتوانند تقسیم شوند و رشد کنند. این روش ممکن است برای درمان سرطان اولیه یا سرطان پیشرفته به کار رود. پرتودرمانی همچنین میتواند برای کوچک کردن تومور و کاهش درد، ناراحتی یا دیگر علائم بیماری استفاده شود.
🔍 مقایسه انواع روشهای رادیوتراپی در درمان سرطان
درمان سرطان با استفاده از پرتو، بسته به نوع، محل و مرحله بیماری میتواند به شیوههای مختلفی انجام شود. شناخت تفاوتهای بین انواع رادیوتراپی به بیماران و خانوادهها کمک میکند تا درک بهتری از روند درمان داشته باشند و آمادگی لازم برای هر روش را کسب کنند. جدول زیر، مهمترین تفاوتهای بین روشهای اصلی رادیوتراپی را از نظر کاربرد، محل انجام، نیاز به بستری، و سایر ویژگیها مقایسه میکند:
| نوع رادیوتراپی | کاربرد اصلی | محل انجام | نیاز به بستری | مدت حضور اشعه در بدن | میزان تهاجمی بودن |
|---|---|---|---|---|---|
| رادیوتراپی خارجی | اغلب سرطانها؛ بهویژه سینه، مغز، گلو، پروستات | کلینیک یا بیمارستان، بهصورت سرپایی | نیاز ندارد (سرپایی) | لحظهای (هنگام تابش) | غیر تهاجمی |
| براکیتراپی (داخلی موقت) | سلولهای باقیمانده پس از جراحی در سرطانهای زنان و سینه | بیمارستان، با بستری موقت | دارد (چند روز) | موقت (چند ساعت تا چند روز) | نیمهتهاجمی (نیاز به قرارگیری جسم رادیواکتیو) |
| رادیوتراپی تزریقی/خوراکی | تیروئید، کبد، متاستاز استخوان | کلینیک یا بیمارستان (تزریقی یا خوراکی) | معمولاً نیاز ندارد | ممکن است چند روز در بدن بماند تا بهتدریج تجزیه شود | غیر تهاجمی یا کمتهاجمی |
| رادیوتراپی داخلی (درونتنی) | همزمان با جراحی برای از بین بردن سلولهای باقیمانده | اتاق عمل یا مرکز جراحی، همزمان با برداشت توده | بله، همزمان با جراحی انجام میشود | موقت (در زمان جراحی قرار داده و سپس خارج میشود) | تهاجمی (همراه با جراحی) |
پرتو درمانی در سرطان سینه
در اشخاصی که سرطان سینه دارند، برای از بین بردن سلولهای سرطانی و تومورها، رادیوتراپی با استفاده از ذرات پروتوزای پروتون و یا اشعه X انجام داده میشود، چرا که این روش نقش موثری در درمان این مبتلایان خواهد داشت. پرتو درمانی در مبتلایان سرطان سینه به دو صورت قابل انجام است:
خارجی:
در این نوع دستگاهی خارجی، ذرات رادیواکتیوی را به سمت بدن و بافت سینه بیمار پرتاب میکند. این نوع از رادیو تراپی، شایعترین متود درمانی در سرطان سینه است.
داخلی (براکیتراپی):
بعد از عمل جراحی که با هدف خارجسازی و برداشتن بافت سرطانی سینه انجام میشود، پزشک متخصص دستگاه پرتو درمانی کوچکی را به صورت موقت در ناحیهای که سرطان در آن وجود داشت، قرار میدهد تا سلولهای سرطانی باقیمانده آن محل، با پرتوهای رادیواکتیو از با استفاده از روش براکی تراپی از بین بروند.

اقدامات لازم قبل از انجام رادیوتراپی
هنگامی که بیمار قبل از انجام به مطب پزشک مراجعه میکند، پزشک تمامی نکات و توصیههایی که لازم است بیمار قبل از انجام فرآیند بداند، برای او بیان میکند.
یک روز قبل از انجام پروسه، بیمار باید با نظر پزشک سی تی اسکن انجام دهد تا نواحی که نیاز به پرتو درمانی دارند، مشخص شوند.
بعد از گرفتن تصاویر مربوطه، با ماژیک و یا قلمی مخصوص، نواحی از روی عکس بر روی بدن بیمار مشخص میشود تا ذرات پرتوزا دقیقا به همان ناحیه تابانده شوند و سایر سلولهای سالم را تحت تاثیر قرار ندهد.
در این بین، پزشک متخصص نکاتی برای کاهش استرس بیمار و راحتتر بودن پروسه درمان به بیمار گوشزد میکند.
قبل از شروع پروسه، بهتر است بیمار لیستی از تمام داروها و مکملهای غذایی مصرفی خود را به پزشک ارائه دهد تا اگر داروی خاصی وجود دارد که ممکن است اختلالی در روند پروسه ایجاد کند، مصرف آن توسط پزشک برای فرد منع شود.
بهتر است لباسی راحت و مناسب برای انجام این فرآیند در نظر بگیرید؛ چرا که با توجه به محل درمان ممکن است از بیمار خواسته شود تا لباس خود را در بیاورد.
جهت کاهش استرس و نگرانی بیمار در طول درمان، خواندن کتاب و گوش دادن به موسیقی میتواند مفید باشد.
بهتر است بیمار تمامی اقلام مورد نیاز خود را قبل از انجام پرتو درمانی تهیه کند؛ چرا که بعد از انجام این پروسه لازم است از چند روز تا چند هفته در خانه استراحت کند و نمیتواند فعالیتهای فیزیکی شدید داشته باشد همچنین ممکن است برای انجام کارهای روزمره خود نیاز به کمک شخص دیگری داشته باشد.
نحوه انجام رادیوتراپی
پروسه به صورت دقیق برنامهریزی میشود تا بالاترین دوز ممکن از ذرات پرانرژی و اشعه X به سمت سلولها و بافتهای سرطانی موردنظر پرتاب شوند و همچنین تمامی اقدامات مورد نیاز برای به حداقل رساندن آسیب به سلولهای سالم اطراف ناحیه سرطانی صورت میگیرد.
به صورت روزانه و در طول هفته انجام خواهد شد اما قبل از آغاز درمان، تیم مراقبتی نوع پرتو درمانی، تعداد جلساتی که بیمار به پرتو درمانی نیاز دارد و همچنین تعداد دفعات آن را در هفته مشخص میکند.
اکثر بیماران ۵ روز در هفته تحت درمان قرار میگیرند اما با این حال باز هم تعداد جلسات آن باید با توجه به نیاز و وضعیت بیمار تعیین شود.
نقش رادیو تراپی در تشخیص سرطان
به طور کلی وظیفه درمان سرطان را به عهده دارد و نقشی در روند تشخیصی سرطان نخواهد داشت. همانطور که قبلا گفته شد، انواع مختلفی دارد که ممکن است برای درمان یک سرطان از همهی این انواع استفاده شود.
درمان بیمار ارتباط مستقیمی با نوع سرطانی که در بدن شخص وجود دارد خواهد داشت.
در بعضی شرایط، بیمار ممکن است با یک متود درمانی و انجام آن به مدت ۴ الی ۵ روز در هفته بهبود پیدا کند و در طرف دیگر در صورت پیشرفته بودن سرطان، ممکن است فلزات رادیواکتیو را به صورت دائم و تا زمانی که سرطان درمان نشده باشد در بدن شخص کار گذاشته شوند.
چه کسانی کاندیدای مناسب پرتودرمانی نیستند؟
در حالی که پرتودرمانی یکی از مؤثرترین روشهای درمان سرطان است، اما این متد درمانی برای همه بیماران گزینه مناسبی محسوب نمیشود. انتخاب پرتودرمانی به عوامل متعددی وابسته است؛ از جمله محل تومور، وضعیت کلی سلامت بیمار، درمانهای قبلی، و شرایط خاص پزشکی. شناخت این موارد برای تصمیمگیری صحیح و پرهیز از بروز عوارض شدید ضروری است.
- سابقه پرتودرمانی در همان ناحیه
یکی از مهمترین موانع استفاده مجدد از پرتودرمانی، تابش قبلی در همان ناحیه از بدن است. سلولهای سالم بدن توانایی محدودی در تحمل میزان پرتو دارند. اگر بیمار قبلاً در همان محل پرتودرمانی دریافت کرده باشد، ممکن است بافتهای سالم دیگر نتوانند تابش مجدد را تحمل کنند، که در این صورت احتمال آسیب دائمی به اندامها وجود دارد. در چنین شرایطی، پزشکان به دنبال روشهای درمانی جایگزین میگردند یا پرتودرمانی را با دوزهای بسیار پایینتر و با دقت بالا (مثل IMRT) اجرا میکنند.
- بیماران با بیماریهای زمینهای شدید (قلبی، ریوی، کبدی)
افرادی که دچار نارسایی قلبی، مشکلات شدید ریوی، یا اختلالات پیشرفته کبدی هستند، ممکن است نتوانند پرتودرمانی را بهخوبی تحمل کنند. چرا که پرتودرمانی گاهی باعث ایجاد التهاب در نواحی اطراف محل تابش میشود—مثلاً پرتو در قفسه سینه میتواند ریهها را تحریک کرده و باعث تنگی نفس شود. در بیمارانی با زمینه بیماری ریوی مثل COPD یا فیبروز ریوی، این موضوع میتواند خطرناک باشد.
- افراد دارای نقص سیستم ایمنی
بیمارانی که سیستم ایمنی ضعیفی دارند—مانند بیماران مبتلا به HIV، کسانی که پیوند عضو دریافت کردهاند یا تحت درمان با داروهای سرکوبگر سیستم ایمنی هستند—ممکن است نسبت به پرتودرمانی واکنش شدیدتری نشان دهند. در این بیماران، خطر عفونتهای شدید، کند شدن ترمیم بافتها، و اختلال در روند طبیعی بهبودی افزایش مییابد.
- کودکان بسیار خردسال (در موارد خاص)
درمان با اشعه در کودکان، بهویژه نوزادان و کودکان خردسال، باید با دقت بسیار زیاد انجام شود. رشد سریع بدن در این سنین باعث میشود که سلولهای سالم نیز نسبت به اشعه بسیار حساس باشند. در برخی موارد خاص، اگر خطر آسیب رشد، ناهنجاریهای استخوانی یا تأثیر بر عملکرد مغز وجود داشته باشد، پزشکان ممکن است به سراغ روشهای درمانی جایگزین مانند شیمیدرمانی یا جراحی بروند.
- سالمندان بسیار ضعیف یا بیماران در مراحل نهایی بیماری
در افرادی که در مرحله پایانی سرطان قرار دارند یا از نظر جسمی بسیار ضعیف هستند، گاهی پرتو درمانی ممکن است فایدهای نداشته باشد و فقط باعث ناراحتی و خستگی بیشتر شود. در این شرایط، ممکن است پزشک تصمیم بگیرد بهجای پرتودرمانی، درمانهای تسکینی (مانند مراقبت حمایتی یا داروهای کنترل درد) را توصیه کند تا کیفیت زندگی فرد در زمان باقیمانده بهبود یابد.
- مصرف داروهایی که با پرتو تداخل دارند
برخی داروهای خاص مانند داروهای فتوسنسیتیو (حساسکننده به نور یا اشعه)، داروهای کاهنده ایمنی، یا داروهای کاهنده خونرسانی به بافتها، ممکن است اثر پرتودرمانی را تغییر دهند یا عوارض آن را تشدید کنند. بنابراین، ارائه لیست دقیق داروهای مصرفی به پزشک پیش از شروع پرتودرمانی الزامی است.
پرتودرمانی در کودکان و سالمندان: درمان با ملاحظات خاص
کودکان و سالمندان، به دلیل وضعیت فیزیولوژیک خاص خود، نیازمند برنامهریزی ویژه در روند پرتودرمانی هستند. در این دو گروه سنی، توان بدن برای تحمل عوارض، سرعت ترمیم بافتها و ریسک آسیب به اندامهای حیاتی تفاوت زیادی با بزرگسالان دارد. به همین دلیل، تیم درمان باید رویکردی شخصیسازیشده اتخاذ کند تا اثربخشی درمان حفظ و احتمال بروز عوارض بلندمدت به حداقل برسد.
👶 پرتودرمانی در کودکان: دقت بالا، ریسک بالا
کودکان، بهویژه در سنین پایین، در حال رشد سریع هستند. به همین دلیل، سلولهای سالم آنها نیز نسبت به اشعه بسیار حساساند. پرتودرمانی در کودکانی که به سرطانهایی مانند تومور مغزی، نوروبلاستوما، لوسمی یا سارکوم مبتلا هستند، میتواند مؤثر باشد، اما خطراتی نیز در پی دارد.
در این گروه، پرتودرمانی ممکن است باعث اختلال در رشد استخوانها، کاهش توان یادگیری، مشکلات هورمونی، یا آسیب به ارگانهای در حال رشد شود. به همین دلیل معمولاً از پرتودرمانی با دقت بالا (IMRT) یا پرتودرمانی پروتونی استفاده میشود. همچنین در کودکان خردسال که قادر به همکاری در طول درمان نیستند، گاهی بیهوشی خفیف لازم است.
🧠 پیگیری روانی و آموزشی در کودکان
علاوه بر درمان جسمی، سلامت روان کودک و پشتیبانی خانواده اهمیت بسیاری دارد. پرتودرمانی ممکن است موجب اضطراب یا تغییر رفتار در کودک شود. آموزش، بازیدرمانی، و حضور والدین در کنار کودک در هنگام درمان میتواند تجربه او را بسیار بهبود بخشد. همچنین برخی از کودکان بعد از درمان نیازمند حمایت تحصیلی ویژه به دلیل کاهش تمرکز یا افت تحصیلی هستند.
👵 پرتودرمانی در سالمندان: تعادل بین درمان و کیفیت زندگی
سالمندان مبتلا به سرطانهایی نظیر سرطان پروستات، سینه، ریه یا دستگاه گوارش از پرتودرمانی بهرهمند میشوند، اما شرایط سنی، بیماریهای زمینهای (مثل دیابت، فشار خون یا مشکلات قلبی)، و مصرف داروهای مختلف، اجرای درمان را چالشبرانگیز میکند.
در این گروه، مهم است که تیم درمانی بین اثربخشی پرتودرمانی و حفظ کیفیت زندگی تعادل ایجاد کند. گاهی پرتو با دوز پایینتر و جلسات کوتاهتر تجویز میشود تا بدن فرد مسن خسته نشود. همچنین به دلیل احتمال کاهش تراکم استخوان و آسیبپذیری پوست، عوارض پرتویی میتواند شدیدتر باشد و نیاز به مراقبت دقیقتری دارد.
💬 نقش مشاوره و تصمیمگیری همراه با خانواده
در کودکان، تصمیمگیری برای درمان بر عهده والدین است و باید با آگاهی کامل از مزایا و عوارض احتمالی انجام شود. در سالمندان نیز گاهی اعضای خانواده در تصمیمگیری مشارکت میکنند. پزشک موظف است شرایط درمان، پیشآگهی، و عوارض احتمالی را به زبان ساده و شفاف توضیح دهد تا تصمیمگیری آگاهانه و اخلاقی صورت گیرد.
🛡 راهکارهای ایمنسازی پرتودرمانی در این دو گروه
برای کاهش عوارض در کودکان و سالمندان، معمولاً از تکنولوژیهای پیشرفته مثل IMRT، SBRT یا پرتودرمانی پروتونی استفاده میشود که امکان تمرکز دقیق بر تومور و کاهش تابش به بافتهای سالم را فراهم میسازد. همچنین، قبل از شروع درمان، ارزیابی کامل از وضعیت قلب، کلیه، مغز و استخوانها انجام میگیرد تا ایمنی درمان تضمین شود.
ریکاوری پس از رادیوتراپی
بعد از اتمام پروسه درمان، بیمار باید چکاپهای معمول خود را نزد پزشک انجام دهد و پزشک متخصص با انجاممعاینات فیزیکی، انجام سی تی اسکن و سایر تستهای تصویربرداری نحوه پاسخدهی بدن بیمار نسبت به درمان انتخابی را بررسی میکند.
نتیجه نهایی پروسه رادیوتراپی در بیماران میتواند متفاوت باشد، بنابراین ممکن است بروز تاثیرات درمان در فرد زمانبر باشد.
ممکن است سلولهای سرطانی بعد از اتمام پروسه تا ماهها نابود شوند برای همین نمیتوان زمان مشخص و قطعی برای نتیجهبخش بودن فرآیند پرتو درمانی تعیین کرد.
لازم به ذکر است در طول و پس از اتمام پرتو درمانی، هیچگونه ماده رادیواکتیوی در بدن شخص باقی نمیماند، پس فرد میتواند با خیالی آسوده در کنار نزدیکان خود قرار بگیرد.
🌿 مدت زمان بهبودی پس از پرتودرمانی و نکات مراقبتی مهم
پرتودرمانی یکی از مؤثرترین روشهای درمان سرطان است، اما درست مانند هر درمان دیگری، پس از اتمام جلسات، بدن نیاز به زمان و مراقبت دارد تا به حالت تعادل بازگردد. این دوران بازیابی ممکن است بین چند هفته تا چند ماه طول بکشد و تجربه هر بیمار در این دوره ممکن است متفاوت باشد. در این بخش از «بای بای سرطان»، به بررسی دقیق نکات مراقبتی و مدت زمان تقریبی بهبودی پس از پرتودرمانی میپردازیم.
⏱ مدت زمان بهبود: چه مدت طول میکشد تا به حالت عادی بازگردم؟
عوارض پرتو درمانی معمولاً از هفته دوم درمان آغاز میشوند و ممکن است تا ۲ تا ۴ هفته پس از پایان درمان ادامه یابند. اما بهبودی کامل از برخی علائم—مانند خستگی مزمن یا مشکلات پوستی—میتواند تا ۳ ماه یا حتی بیشتر به طول بینجامد. عوارض بلندمدت مانند تغییر در عملکرد اندامها، در موارد نادر ممکن است برای مدت طولانیتری باقی بمانند، بهویژه اگر پرتودرمانی در نواحی حساس مانند لگن، قفسه سینه یا مغز انجام شده باشد.
🥗 تغذیه مناسب در دوران بهبودی
تغذیه نقش کلیدی در بازیابی بدن پس از پرتودرمانی دارد. پیشنهاد میشود از غذاهای سرشار از پروتئین (مثل مرغ، تخممرغ، عدس و ماهی) برای بازسازی سلولها استفاده شود. همچنین مصرف میوهها و سبزیجات تازه، غذاهای پرفیبر، آب کافی و کاهش مصرف قند و چربیهای ترانس توصیه میشود. اگر بیمار دچار مشکلات گوارشی مانند تهوع یا اسهال شد، بهتر است با متخصص تغذیه مشورت کند تا رژیم غذایی متناسب با شرایط درمانیاش تنظیم شود.
🌞 اجتناب از نور مستقیم خورشید
در ناحیهای که تحت تابش قرار گرفته، پوست بهشدت حساس میشود. بنابراین، تا چند هفته پس از پایان درمان باید از نور مستقیم آفتاب دوری کرد. اگر خروج از خانه ضروری است، استفاده از لباسهای پوشیده و ضدآفتاب مناسب با SPF بالا (با مشورت پزشک) الزامی است. عدم رعایت این مورد میتواند باعث سوختگی یا تیرگیهای پوستی ماندگار شود.
🧴 استفاده از کرمهای مرطوبکننده و تسکیندهنده
خشکی، خارش و التهاب پوست از عوارض شایع پرتودرمانی هستند. برای کاهش این عوارض، استفاده منظم از کرمهای فاقد عطر و الکل مثل مرطوبکنندههای حاوی آلوئهورا، ویتامین E یا لانولین توصیه میشود. این محصولات به ترمیم پوست کمک کرده و حس سوزش را کاهش میدهند. حتماً قبل از استفاده از هر نوع محصول پوستی، با پزشک مشورت شود.
😴 کنترل خستگی و حفظ انرژی
یکی از شایعترین عوارض پرتودرمانی، خستگی شدید است که حتی بعد از پایان درمان نیز ممکن است ادامه داشته باشد. بیماران باید به بدن خود گوش دهند، در صورت نیاز استراحت کنند و فعالیتهای سنگین را به تعویق بیندازند. پیادهرویهای کوتاه، خواب کافی و مدیریت استرس میتوانند در بهبود این خستگی مؤثر باشند. همچنین دریافت حمایت روانی از خانواده، دوستان یا مشاور نیز در این دوران کمککننده است.
🔁 پیگیریهای منظم و مراقبتهای پس از درمان
در دوران بهبودی، لازم است بیمار بهطور منظم تحت نظر پزشک باشد تا با انجام آزمایشها و تصویربرداریها، روند بازسازی بدن ارزیابی شود. گاهی اوقات پزشک بر اساس پاسخ بدن به درمان، توصیههایی برای سبک زندگی یا مراقبتهای بیشتر ارائه میدهد. بیماران باید هرگونه علامت جدید یا غیرعادی را سریعاً با تیم درمانی در میان بگذارند.
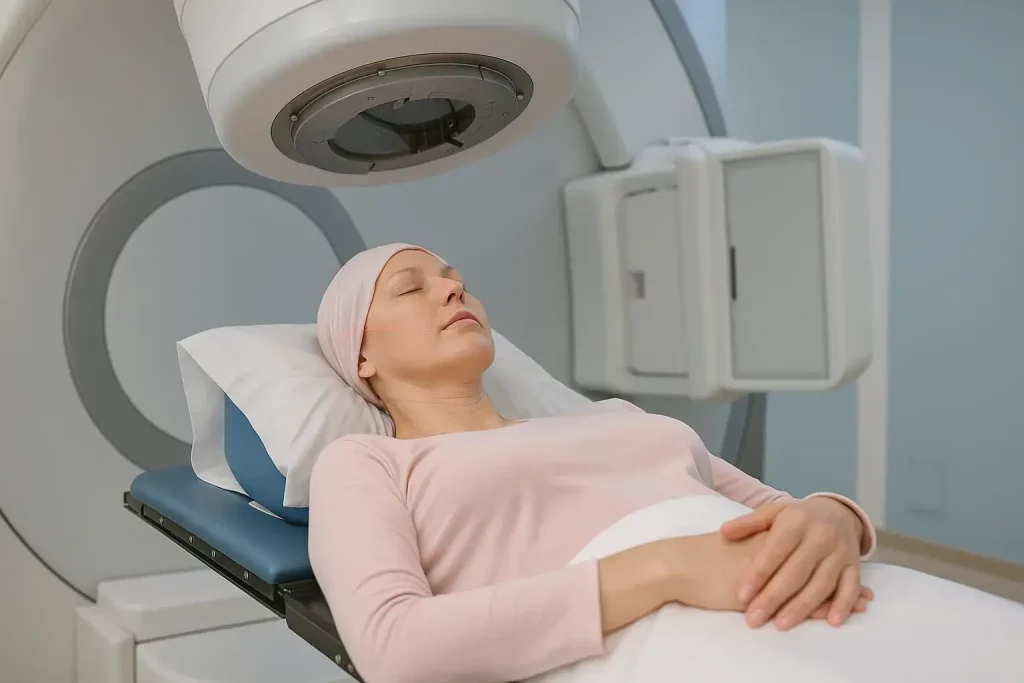
رادیو تراپی و عوارض آن
عوارض جانبی این متود درمانی با توجه به محل درمان انتخابی میتواند متفاوت باشد اما علائم و عارضههای اصلی پرتو درمانی شامل موارد زیر خواهند بود:
- ضعف و خستگی مفرط
- خشکی پوست و خارش و قرمزی
- حالت تهوع
- مشکلات گوارشی شدید
- ریزش مو
- خشکی دهان وگلو، گلودرد
- سرفه و تنگی نفس شدید
بیشتر علائم و عوارض ایجاد شده قابل کنترل هستند و ممکن است بعد از اتمام پروسه درمان، به طور کل از بین بروند.
به مرور زمان اکثر عوارض جانبی از بین میروند اما بعضی از این عوارض نظیر ریزش مو و مشکلات گوارشی ممکن است به صورت دائمی در بدن شخص بمانند.
اگر عوارض جانبی بسیار شدید و غیرقابل تحمل باشد، انکولوژیست میتواند با تغییر رویه درمان و نوع پرتو درمانی، عوارض ایجاد شده را تا حد چشمگیری کاهش دهد.
🎯 تفاوت پرتودرمانی و شیمیدرمانی: دو مسیر متفاوت در درمان سرطان
در مسیر درمان سرطان، معمولاً چندین روش درمانی برای بیماران در نظر گرفته میشود. پرتودرمانی (رادیوتراپی) و شیمیدرمانی (کموتراپی) از جمله مهمترین و رایجترین روشها هستند که ممکن است بهتنهایی یا در ترکیب با یکدیگر استفاده شوند. اما این دو روش از نظر نحوه عملکرد، محدوده تأثیر، عوارض جانبی و مدت درمان، تفاوتهای اساسی دارند که در ادامه به بررسی آنها میپردازیم.
💥 نحوه اثرگذاری بر سلولهای سرطانی
در پرتودرمانی، از اشعههای پرانرژی مانند اشعه ایکس یا پروتونها استفاده میشود تا مستقیماً به سلولهای سرطانی در یک ناحیه خاص آسیب وارد شود و مانع تقسیم و رشد آنها گردد. اما در مقابل، شیمیدرمانی با استفاده از داروهای شیمیایی قوی عمل میکند که وارد جریان خون شده و سلولهای سرطانی را در سراسر بدن مورد هدف قرار میدهد. بهعبارت دیگر، رادیوتراپی یک درمان «موضعی» است، در حالی که شیمیدرمانی یک درمان «سیستمی» به حساب میآید.
📍 محدوده هدفگیری
پرتودرمانی معمولاً برای درمان تومورهای مشخص و موضعی مانند سرطان سینه، پروستات یا مغز استفاده میشود. در حالی که شیمیدرمانی بیشتر در مواردی کاربرد دارد که سرطان در بدن پخش شده یا امکان متاستاز وجود دارد—مانند سرطان خون یا لنفوم. به همین دلیل، انتخاب بین این دو روش به نوع سرطان، مرحله آن و وضعیت کلی بیمار بستگی دارد.
⏳ مدتزمان درمان
رادیوتراپی معمولاً در جلسات منظم روزانه، طی چند هفته انجام میشود (مثلاً ۵ جلسه در هفته برای ۴ تا ۶ هفته). اما شیمیدرمانی در قالب «سیکلهای درمانی» اجرا میشود؛ یعنی بیمار یک دوره دارو دریافت میکند و سپس یک فاصله زمانی برای استراحت و بازسازی بدن وجود دارد. هر سیکل ممکن است چند روز تا چند هفته طول بکشد، و کل درمان ممکن است چند ماه ادامه یابد.
🤕 عوارض جانبی
عوارض جانبی پرتودرمانی بیشتر به ناحیهای که اشعه تابیده شده مربوط است؛ مانند قرمزی پوست، خستگی، سوزش، خشکی، یا مشکلات موضعی مانند سرفه یا گلو درد. در مقابل، عوارض شیمیدرمانی گستردهتر و شدیدتر هستند، چون داروها روی سلولهای سالم نیز اثر میگذارند. این عوارض شامل ریزش مو، تهوع، ضعف ایمنی، کاهش اشتها، اسهال، و آسیب به کبد یا کلیهها میشود.
👨⚕️ نحوه تجویز و مراقبت
پرتودرمانی معمولاً تحت نظارت یک رادیوانکولوژیست و با استفاده از دستگاههای پیشرفته انجام میشود و در اغلب موارد به بستری شدن نیازی نیست. اما شیمیدرمانی توسط انکولوژیست طبی تجویز میشود و بسته به نوع دارو، ممکن است نیاز به بستری یا تزریق در کلینیک داشته باشد. همچنین، بیماران تحت شیمیدرمانی نیاز به بررسیهای آزمایشگاهی مکرر برای پایش عملکرد اعضای داخلی دارند.
🧩 ترکیب دو روش در درمانهای چندمرحلهای
در بسیاری از موارد، این دو روش بهصورت تلفیقی به کار میروند. برای مثال، بیمار ممکن است ابتدا پرتودرمانی برای کاهش اندازه تومور دریافت کند و سپس شیمیدرمانی برای از بین بردن سلولهای باقیمانده یا پنهان در بدن انجام شود. چنین ترکیبهایی به درمان کاملتر و احتمال بازگشت کمتر بیماری کمک میکند، ولی در عین حال، نیازمند برنامهریزی دقیق و تحمل بیشتر از سوی بیمار است.
🧬 نقش ژنتیک در پاسخ به پرتودرمانی: چرا همه بیماران واکنش یکسانی نشان نمیدهند؟
یکی از جنبههای پیشرفته و کمتر شناختهشده در درمان سرطان، تأثیر ژنتیک فردی بر واکنش به پرتودرمانی است. اگرچه همه بیماران ممکن است درمان مشابهی دریافت کنند، اما نتایج درمان، عوارض جانبی و اثربخشی آن میتواند بین افراد بسیار متفاوت باشد. این تفاوتها اغلب ریشه در ژنها و ساختار DNA بدن فرد دارند. در این بخش از «بای بای سرطان»، به بررسی نقش ژنتیک در پاسخ به پرتوها میپردازیم.
ژنها چگونه بر تحمل یا حساسیت به پرتو تأثیر میگذارند؟
پرتوهای یونیزان با ایجاد آسیب در ساختار DNA سلولهای سرطانی، عملکرد آنها را مختل میکنند. اما نکته مهم اینجاست که سلولهای سالم بدن نیز ممکن است در معرض آسیب قرار بگیرند. در این میان، برخی ژنها وظیفه ترمیم DNA آسیبدیده را بر عهده دارند. اگر فرد دارای جهش در این ژنها باشد، بدن او توانایی کمتری در ترمیم این آسیبها خواهد داشت و در نتیجه، ممکن است به پرتودرمانی حساستر باشد و عوارض بیشتری تجربه کند.
ژنهای مهم در پاسخ به پرتو: ATM، BRCA، TP53 و …
برخی از ژنهای شناختهشده که نقش کلیدی در پاسخ به پرتو دارند عبارتند از:
- BRCA1 و BRCA2: افرادی با جهش در این ژنها (بهویژه در سرطان سینه و تخمدان) ممکن است حساسیت بیشتری نسبت به اشعه داشته باشند، ولی در عین حال سلولهای سرطانیشان هم پاسخ بهتری به پرتو نشان میدهد.
- ATM: این ژن در ترمیم شکستهای DNA نقش دارد. جهش در آن میتواند باعث ریسک بالای سمیت پرتویی به ویژه در مغز استخوان یا ریهها شود.
- TP53: یک ژن سرکوبگر تومور که نقص در آن میتواند باعث مقاوم شدن سلولهای سرطانی به درمان شود.
تستهای ژنتیکی قبل از پرتودرمانی: آیندهای نزدیک؟
در حال حاضر، در برخی مراکز پیشرفته جهان، تستهای ژنتیکی برای شناسایی ریسک عوارض پرتویی یا اثربخشی درمان انجام میشود. این تستها به پزشکان کمک میکنند تا دوز پرتو را شخصیسازی کرده یا حتی از درمانهای جایگزین استفاده کنند. اگرچه این آزمایشها هنوز به صورت روتین در همه کشورها در دسترس نیست، اما آینده پرتودرمانی در جهت درمانهای ژن-محور و فردمحور حرکت میکند.
💡 چرا آگاهی از این موضوع مهم است؟
دانستن این نکته برای بیماران، بهویژه افرادی که سابقه خانوادگی سرطان دارند یا قبلاً پرتو دریافت کردهاند، بسیار مهم است. اگرچه انجام تستهای ژنتیکی ممکن است در کشور ما رایج نباشد، اما در صورت دسترسی، میتواند به کاهش عوارض و افزایش اثربخشی درمان کمک کند. همچنین ممکن است پزشک بر اساس سابقه خانوادگی، نوع سرطان، و وضعیت کلی بیمار، دوز پرتودرمانی یا نوع تکنولوژی (مثل IMRT یا پرتودرمانی پروتونی) را تغییر دهد.
پرسشهای رایج کاربران درباره رادیوتراپی
آیا بدن من بعد از پرتودرمانی رادیواکتیو میشود؟
خیر. در اغلب روشهای پرتودرمانی خارجی (که رایجترین نوع درمان است)، اشعه فقط در زمان درمان تابانده میشود و هیچ ماده رادیواکتیوی در بدن باقی نمیماند. بنابراین، بدن شما پس از هر جلسه رادیواکتیو نیست و خطری برای دیگران ندارد.
آیا میتوانم با دیگران تماس فیزیکی داشته باشم؟
بله. بیمارانی که پرتودرمانی خارجی دریافت میکنند، میتوانند بدون نگرانی با خانواده، کودکان یا زنان باردار تماس فیزیکی داشته باشند. تنها در موارد خاص مانند پرتودرمانی داخلی (براکیتراپی موقت یا تزریقی) ممکن است توصیههایی برای فاصلهگیری موقت توسط پزشک داده شود.
آیا پرتودرمانی درد دارد؟
خود فرآیند پرتودرمانی کاملاً بدون درد است. شما چیزی را احساس نمیکنید و اشعهای که تابانده میشود، بیحس و بدون لمس است. اما ممکن است پس از چند جلسه، عوارضی مثل سوزش پوست، خارش یا خستگی ایجاد شود که معمولاً با مراقبت مناسب قابل کنترل هستند.
معمولاً چند جلسه رادیوتراپی لازم است؟
تعداد جلسات بستگی به نوع سرطان، محل آن و هدف درمان دارد. اما معمولاً پرتودرمانی در ۵ جلسه در هفته و به مدت ۳ تا ۷ هفته انجام میشود. در برخی سرطانهای خاص یا پرتودرمانی تسکینی، ممکن است تعداد جلسات کمتر باشد.
آیا میتوانم در دوران پرتودرمانی به سر کار بروم؟
بسیاری از بیماران میتوانند به کار خود ادامه دهند، بهویژه در هفتههای ابتدایی درمان. اما به دلیل خستگی، تغییرات پوستی یا مشکلات موضعی، ممکن است نیاز باشد ساعات کاری کاهش یابد یا مرخصی گرفته شود. بهتر است در این باره با پزشک معالج خود مشورت کرده و سبک زندگی خود را با شرایط بدنیتان هماهنگ کنید.
کلام آخر
درمان سرطان تنها یک مسیر فیزیکی نیست، بلکه سفری است پر از تصمیمهای آگاهانه، حمایتهای روانی و مراقبتهای دقیق. پرتودرمانی با وجود برخی چالشها، یکی از مؤثرترین و پیشرفتهترین روشهای مقابله با سلولهای سرطانی است که اگر با دانش و آمادگی همراه باشد، میتواند نقش تعیینکنندهای در موفقیت درمان ایفا کند.
در «بای بای سرطان» همواره کنار شما هستیم تا این مسیر را آگاهانه، علمی و با آرامش طی کنید. اگر هنوز سوالی در ذهنتان باقی مانده یا تجربهای از پرتودرمانی دارید، خوشحال میشویم در بخش نظرات با ما در میان بگذارید.
بگذارید با آگاهی، ترس را کنار بگذاریم و با هم به سرطان بگوییم: بای بای!