اگر بخواهیم ارتباط دو عارضهی نارسایی کلیه و سرطان را شرح دهیم، باید در ابتدا بدانیم که نارسایی کلیه وضعیت وخیمی که در آن کلیه با کاهش عملکرد شدید روبه رو میشود و دیگر توانایی فیلتر کردن و دفع مواد آسیبزا را از بدن نخواهد داشت که در نهایت بدن مستعد آسیبهایی جبران ناپذیری همچون ابتلا به سرطان خواهد شد.
از این رو در این مقالهی بای بای سرطان، قصد داریم به چگونگی سرطانی شدن بدن در شرایط نارسایی کلیه و اقدامات پیشگیرانه متناسب با وضعیت بیماران اشاره کنیم.
بررسی ارتباط نارسایی کلیه و سرطان
نارسایی کلیه و سرطان دو وضعیت پزشکی جدی هستند که میتوانند به طور قابل توجهی بر کیفیت زندگی افراد تاثیر بگذارند. در حالی که ممکن است به نظر غیرمرتبط به نظر برسد اما در واقع یک ارتباط قابل توجهی بین این دو بیماری وجود دارد.
در این بخش از مقاله، ارتباط بین نارسایی کلیه و سرطان، انواع شایع سرطان مرتبط با نارسایی کلیه، عوامل خطر برای ایجاد هر دو بیماری، علائم و نشانههایی که باید مراقب آنها بود و انواع تستهای تشخیصی را بررسی خواهیم کرد.
همواره باید بدانید که با ارتقای آگاهی و تشخیص زودهنگام بیماری سرطان، میتوانیم مراقبت و حمایت بهتری را برای افرادی که تحت تاثیر این شرایط قرار دارند، ارائه دهیم.
ارتباط بین نارسایی کلیه و سرطان:
نارسایی کلیه و سرطان رابطه پیچیدهای با یکدیگر دارند. در حالی که نارسایی کلیه مستقیما باعث سرطان نمیشود اما افراد مبتلا به نارسایی کلیه، در معرض خطر بیشتری در جهت ابتلا به سرطان قرار دارند و احتمال بروز انواع خاصی از سرطان، در این افراد بسیار بیشتر از سایرین خواهد بود.
یکی از دلایل اصلی این امر، اخلال در عملکرد کلیهها است که میتواند منجر به تجمع سموم و مواد زائد در بدن شود. این تجمع سموم، میتواند احتمال آسیب و جهش DNA را افزایش دهد، که به عنوان پیشزمینهای برای توسعه سرطان در نظر گرفته میشود.
انواع سرطانهای مرتبط با نارسایی کلیه
چندین نوع سرطان کلیه در افراد مبتلا به نارسایی کلیه شایعتر است که رایجترین نوع آنها، کارسینوم سلولهای کلیوی است که تقریبا ۹۰ درصد از سرطانهای کلیه را شامل میشود.
انواع دیگری از سرطانها که با نارسایی کلیه مرتبط هستند شامل کارسینوم سلولهای انتقالی، تومور ویلمز( یک سرطان نادر کلیه که در درجه اول کودکان را تحت تاثیر قرار میدهد) و لنفوم خواهند بود.
توجه به این نکته ضروری است که خطر ابتلا به طیف از این سرطانها، در افراد مبتلا به نارسایی کلیه بیشتر است اما این بدان معنا نیست که همه افرادی که از نارسایی کلیه رنج میبرند، در نهایت به سرطان کلیه مبتلا خواهند شد.
عوامل خطر ایجاد کننده نارسایی کلیه و سرطان:
به طور کلی درک عوامل خطر نارسایی کلیه و سرطان، میتواند به افراد کمک کند تا اقدامات پیشگیرانهای برای پیشگیری و یا مدیریت این شرایط انجام دهند.
برخی از عوامل خطر رایج برای نارسایی کلیه عبارتند از بیماری مزمن کلیه، فشار خون بالا، دیابت، سابقه خانوادگی بیماریها، اختلالات کلیوی و وارد شدن برخی داروها و سموم به بدن.
از سوی دیگر، عوامل خطر ابتلا به سرطان عبارتند از سن، جنسیت، مصرف دخانیات، قرار گرفتن در معرض برخی مواد شیمیایی یا مواد سرطانزا، سابقه خانوادگی سرطان و برخی شرایط ژنتیکی.
مهم است که افراد از وجود این عوامل خطر آگاه باشند و برای دریافت مشاوره و راهنمایی شخصی، با یک متخصص مراقبتهای بهداشتی یا انکولوژیست مشورت کنند.
علائم و نشانههای ابتلا به سرطان در زمان نارسایی کلیه
نارسایی کلیه و سرطان، میتوانند با طیف وسیعی از علائم و نشانهها ظاهر شوند. در خصوص نارسایی کلیه علائم شایعی که ممکن است بروز پیدا کنند شامل خستگی، تورم در پاها بخصوص مچ پا، تغییر در نحوهی خروج ادرار، مشکل در تمرکز و حالت تهوع خواهند بود.
از سوی دیگر علائم سرطان کلیه بسته به نوع و میزان وخامت بیماری، میتواند متفاوت باشد. برخی از علائم کلی که باید مراقب آنها بود عبارتند از کاهش وزن غیرقابل توضیح، خستگی مداوم، درد، تغییرات در پوست و خونریزی غیرطبیعی.
توجه به این نکته مهم است که این علائم میتوانند ناشی از شرایط دیگری نیز باشند؛ بنابراین ضروری است که بیماران برای تشخیص دقیق و مناسب، به دنبال دریافت مراقبتهای پزشکی باشند.
تستها و روشهای تشخیص نارسایی کلیه و سرطان:
همانطور که مشخص است، متخصصین برای پی بردن به علت زمینهای بیماری و یافتن مناسبترین گزینه درمانی با توجه به شرایط شخص، باید یک سری از تستها و آزمایشات را برای مراجعین تجویز کنند.
بنابراین متخصصین ممکن است انجام مجموعهای از آزمایشات تشخیصی را برای بیمار ضروری بدانند؛ از جمله آزمایش خون برای ارزیابی عملکرد کلیه، آزمایش ادرار برای بررسی ناهنجاریهای موجود در کلیه، تستهای تصویربرداری مانند سونوگرافی یا سی تی اسکن برای ایجاد تصاویر واضح و قابل فهم برای بررسی بافت کلیه و بیماریهای احتمالی و در نهایت بیوپسی کلیه که جهت گرفتن نمونه از بافت کلیه مورد استفاده قرار میگیرد.
از طرف دیگر هنگامی که صحبت از سرطان به میان میآید، روشهای تشخیصی ممکن است شامل آزمایشهای تصویربرداری نظیر اشعه ایکس، ام آر آی یا پت اسکن، بیوپسی برای تایید وجود سلولهای سرطانی و آزمایش خون برای شناسایی نشانگرهای تومور یا تومور مارکرها باشند.
این تستهای تشخیصی نقش مهمی در تعیین وجود و میزان نارسایی کلیه و سرطان، هدایت تصمیمات درمانی و نظارت بر اثربخشی مداخلات درمانی ایفا میکنند.
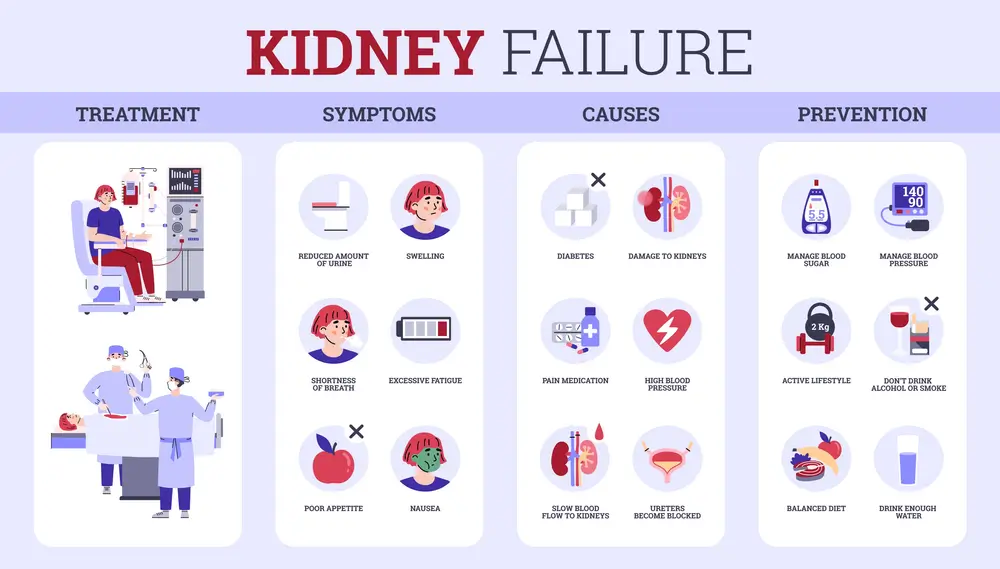
گزینههای درمانی برای نارسایی کلیه و سرطان
گزینههای درمانی برای نارسایی کلیه و سرطان بسته به شرایط خاص، سلامت کلی فرد و ترجیحات شخصی بیمار، میتوانند متفاوت باشند.
در مورد نارسایی کلیه، گزینههای درمانی ممکن است شامل تجویز داروهایی خاص برای مدیریت علائم و کند کردن روند پیشرفت بیماری باشد.
تغییرات رژیم غذایی برای کاهش بار و فشار بر روی کلیهها، دیالیز برای فیلتر کردن مواد زائد از خون در زمانی که کلیهها دیگر قادر به انجام کاری نیستند و به طور کامل از کار افتادهاند، از دیگر اقدامات جهت نجات کلیهها خواهند بود.
در انتها تصمیم به انجام پیوند کلیه برای داوطلبین پیوند کلیه و افراد واجد شرایط، میتواند یکی دیگر از متودهای درمانی نارسایی کلیه باشد.
در خصوص سرطان کلیه نیز گزینههای درمانی ممکن است شامل عمل جراحی جهت برداشتن تومور یا بافت سرطانی، شیمی درمانی برای از بین بردن سلولهای سرطانی، پرتو درمانی برای هدف قرار دادن و از بین بردن سلولهای سرطانی، درمان هدفمند جهت جلوگیری از رشد سلولهای سرطانی، ایمونوتراپی با تقویت پاسخ ایمنی بدن در برابر سرطان و در آخر درمانهای تسکینی به دلیل تسکین علائم و بهبود کیفیت زندگی بیماران خواهند بود.
مدیریت نارسایی کلیه و سرطان به طور همزمان
مدیریت نارسایی کلیه و سرطان به طور همزمان، میتواند چالشهای منحصر به فردی هم برای افراد مبتلا و هم برای متخصصین ایجاد کند؛ زیرا گزینههای درمانی برای یک بیماری ممکن است تاثیرات منفی و ناخواستهای بر دیگری بگذارد.
برای پزشکان متخصص بسیار مهم است که با یکدیگر همکاری کرده تا یک برنامه درمانی جامع را ایجاد کنند که سلامت کلی فرد، مرحله و حالت تهاجمی سرطان، شدت نارسایی کلیه و اهداف و ترجیحات بیمار را در نظر بگیرد.
این همکاری و همفکری، میتواند شامل هماهنگی نزدیک بین نفرولوژیستها، انکولوژیستها، جراحان و سایر متخصصان سرطان کلیه باشد. علاوه بر این، برای افراد مبتلا به نارسایی کلیه و سرطان مهم است که عادات سبک زندگی سالم مانند حفظ یک رژیم غذایی متعادل، درگیر شدن با فعالیت بدنی منظم، مدیریت استرس و پیروی از داروها و رژیم درمانی تجویز شده را اتخاذ کنند.
پشتیبانی و منابع برای افراد مبتلا به نارسایی کلیه و سرطان:
مواجه با نارسایی کلیه و سرطان، میتواند از نظر احساسی و جسمی چالش برانگیز باشد. خوشبختانه، پشتیبانی و منابع متعددی برای کمک به افراد برای عبور از این دوران سخت وجود دارد.
گروههای حمایتی چه حضوری و چه آنلاین، میتوانند باعث بهبود روابط اجتماعی و درک بیماران شوند. خدمات مشاوره، میتوانند به افراد و خانوادههایشان کمک کنند تا با تاثیرات عاطفی این شرایط کنار بیایند.
منابع آموزشی و سازمانهای مبارزه با بیماریهای مزمن، میتوانند اطلاعات، راهنمایی و کمکهای ارزشمندی را در این خصوص ارائه دهند.
برای افراد مهم است که از این منابع استفاده کنند تا اطمینان حاصل شود که در طول سفر درمان سرطان و یا بیماریهای مزمن مثل نارسایی کلیه، حمایتهای مورد نیاز خود را دریافت میکنند.
بررسی اختصاصی نارسایی کلیه
نارسایی کلیه یک وضعیت پزشکی جدی است و زمانی رخ میدهد که کلیهها قادر به انجام وظایف اساسی خود نباشند. کلیهها در حالت طبیعی خود، وظیفه فیلتر کردن مواد زائد و مایعات اضافی از خون، حفظ تعادل الکترولیتها و تولید هورمونهایی که فشارخون را تنظیم میکنند را بر عهده دارند.
هنگامی که کلیهها از کار میافتند، این عملکردهای حیاتی نیز به خطر افتاده و این وضعیت منجر به تجمع سموم و مایعات در بدن میشود؛ در این بین درک علل و گزینههای درمانی نارسایی کلیه که از مهمترین آنها دیالیز است، برای مدیریت موثر این بیماری بسیار مهم است.
علل بروز نارسایی کلیه:
به طور کلی نارسایی کلیه میتواند توسط عوامل مختلفی از جمله شرایط مزمن، آسیبهای حاد و برخی داروها ایجاد شود. شایعترین علت نارسایی کلیه، بیماری مزمن کلیه (CKD) است که اغلب در نتیجه عدم کنترل بیماریهای طولانی مدتی مانند دیابت و فشار خون بالا ایجاد میشود.
از علل دیگر بروز نارسایی کلیه میتوان به عفونت کلیه، انسداد مجاری ادرار، اختلالات خود ایمنی و شرایط ژنتیکی اشاره نمود.
علاوه بر تمامی این بیماریها، مصرف برخی داروها مانند داروهای ضدالتهابی غیراستروئیدی (NSAIDs) و برخی آنتی بیوتیکها، در صورت استفاده بیش از حد یا نامناسب، میتوانند زمینهی آسیب به کلیه را فراهم کنند که این آسیبها در صورتی که درمان نشوند، به مرور زمان باعث نارسایی کلیه و از کار افتادن آن خواهند شد.
دیالیز؛ راهی برای زندگی
پزشکان دیالیز را به عنوان اصلیترین راه برای حفظ بقای بیماران مبتلا به سرطان کلیه تا زمان انجام پیوند عضو معرفی کردند و آن را راهی برای بهودی از این بیماری نمیدانند. در ادامه به نکات کلی این درمان میپردازیم:
- دیالیز چیست؟
دیالیز درمانی است که برای افرادی که کلیههایشان از کار افتاده است و عملکرد سابق را ندارد، به کار گرفته میشود. وقتی فردی نارسایی کلیه دارد، کلیهها آن طور که باید خون را فیلتر نمیکنند.
در نتیجه، مواد زائد و سموم در جریان خون جمع میشوند؛ در این بین، دیالیز به نوعی کار کلیهها را انجام میدهد، یعنی به عبارتی دیالیز مواد زائد و مایعات اضافی را از خون خارج میکند.
- چه کسانی به دیالیز نیاز دارند؟
افرادی که نارسایی کلیه یا بیماری کلیوی مرحله نهایی (ERSD) دارند، ممکن است نیاز به دیالیز داشته باشند. آسیبها و شرایطی مانند فشار خون بالا، دیابت و لوپوس نیز میتوانند به کلیهها آسیب جدی وارد کنند که همین امر موجب بروز بیماریهای کلیوی و در نهایت نیاز به دیالیز خواهد شد.
لازم به ذکر است که همیشه مشکلات کلیوی به واسطه بیماری و یا شرایط سلامتی خاصی ایجاد نمیشوند و فرد ممکن است بدون هیچ دلیلی دچار اختلالات کلیوی شود.
نارسایی کلیه میتواند یک بیماری طولانی مدت باشد یا حتی میتواند به طور ناگهانی (حاد) پس از یک بیماری یا آسیب شدید ایجاد شود. البته که این نوع نارسایی کلیه ممکن است بهبود پیدا کند و به مرور زمان از بین برود.
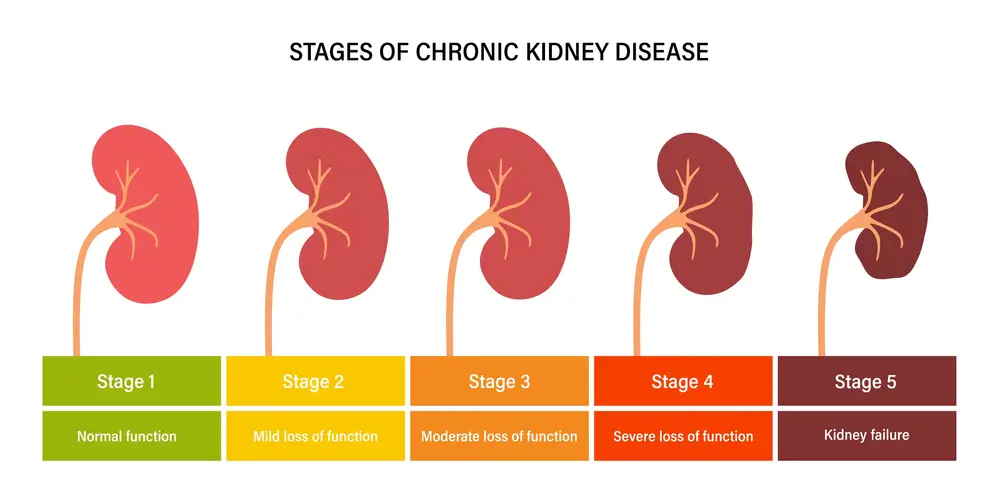
به طور کلی بیماری کلیوی از لحاظ وخامت به ۵ مرحله تقسیمبندی میشود که در مرحله ۵ بیماری کلیوی، ارائه دهندگان مراقبتهای بهداشتی اختلال فرد را در مرحله نهایی بیماری کلیوی (ESRD) یا نارسایی کلیه قرار میدهند.
در این مرحله کلیهها حدود ۱۰ تا ۱۵ درصد از عملکرد طبیعی خود را انجام میدهند؛ بنابراین بیماران ممکن است برای زنده ماندن نیاز به دیالیز یا پیوند کلیه داشته باشند.
برخی از افراد در حالی که منتظر پیوند کلیه جدید هستند، تحت دیالیز قرار میگیرند تا از آسیبهای شدید در امان بمانند.
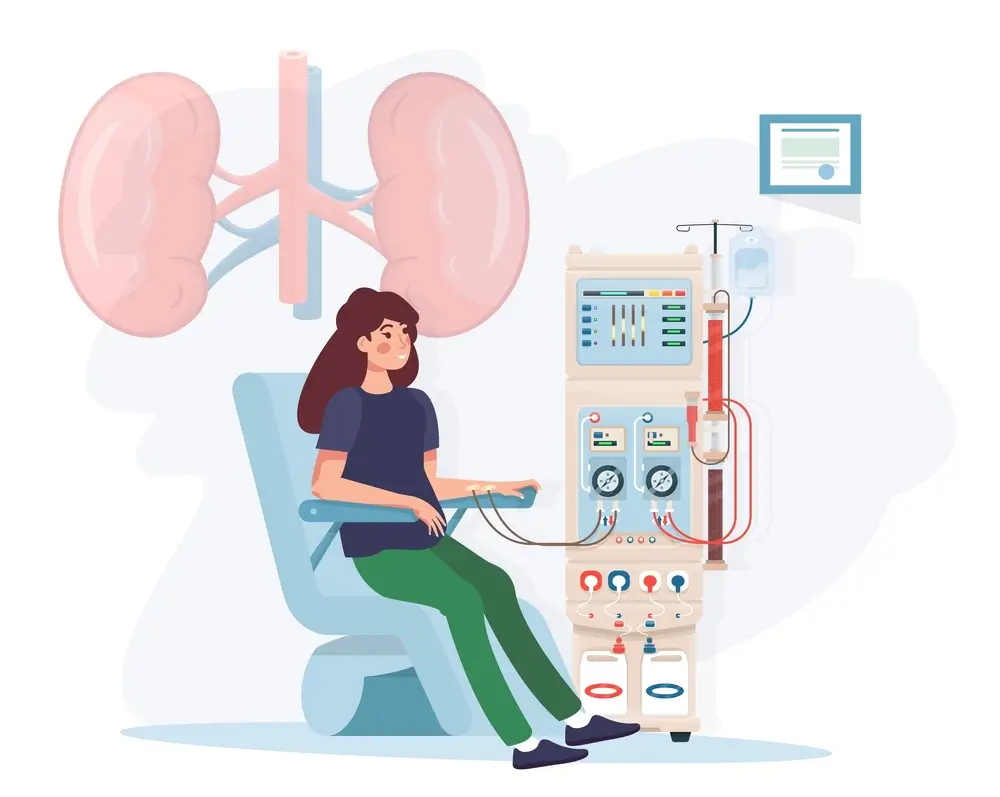
انواع دیالیز
بیمارانی که از نارسایی کلیه و یا فقدان کلیه رنج میبرند، از دیالیز برای حفظ کارکرد طبیعی بدن خود استفاده میکنند که بنا بر شرایط و نیاز فرد از دو نوع مختلف دیالیز استفاده میشود؛ در ادامه به صورت مختصر هر کدام از این انواع و کارکردشان را مورد بررسی قرار خواهیم داد.
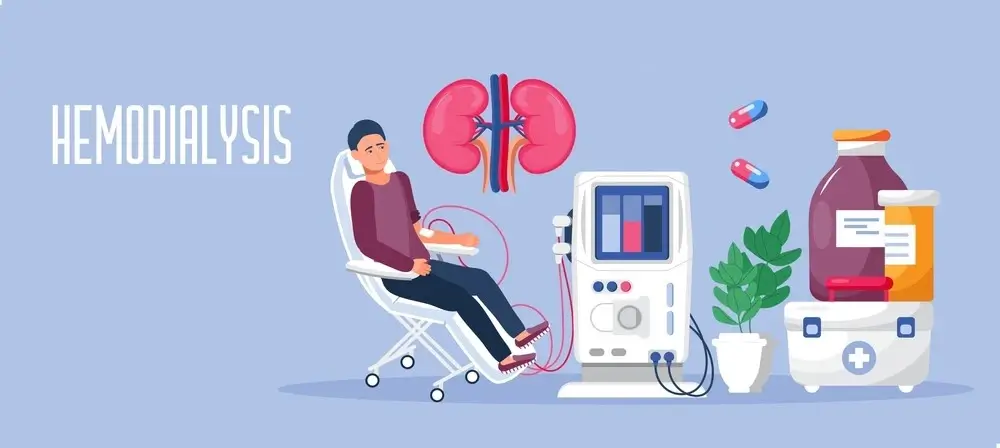
- همودیالیز:
در این نوع از دیالیز، دستگاهی خون را از بدن بیمار خارج میکند، سپس آن را از طریق دیالیز (کلیه مصنوعی) فیلتر میکند و خون تمیز شده را دوباره به واسطه دستگاه دیالیز به بدن فرد برمیگرداند.
این فرایند که ۳ تا ۵ ساعت ممکن است طول بیانجامد و معمولا در بیمارستانهای تخصصی و یا مراکز اختصاصی دیالیز و تا ۳ بار در هفته قابل انجام است.
البته برای انجام همودیالیز، حتما نیازی به مراجعه به مراکز درمانی نیست و این فرآیند را در خانه نیز میتوان انجام داد. هنگامی که همودیالیز در خانه انجام میشود، ممکن است تعداد دفعات انجام آن بیشتر از مراکز درمانی باشد؛ چرا که فرد ساعات کمتری از دستگاه دیالیز استفاده خواهد کرد.
همودیالیز خانگی را میتوان شبها در هنگام خواب نیز انجام داد تا هم در وقت صرفهجویی شود و هم پروسه درمان بیمار انجام شده باشد.
- دیالیز صفاقی:
با دیالیز صفاقی، رگهای خونی ریز داخل دیواره شکم (صفاق) با کمک محلول دیالیز خون را فیلتر میکنند. این محلول نوعی مایع پاک کننده است که حاوی آب، نمک و سایر مواد افزودنی است.
دیالیز صفاقی را نیز مشابه همودیالیز، میتوان در خانه انجام داد. دو راه برای انجام این نوع دیالیز وجود دارد:
- دیالیز صفاقی خودکار که برای انجام به دستگاهی به نام سیکلر نیاز دارد.
- دیالیز صفاقی سرپایی مداوم (CAPD) که به صورت دستی انجام میشود.
قبل از همودیالیز چه اتفاقی رخ میدهد؟
تمامی بیمارانی که قرار است تحت همو دیالیز قرار بگیرند، قبل از شروع پروسه همودیالیز تحت یکی عمل جراحی جزئی قرار میگیرند تا دسترسی به عروق بیماران در طی زمان انجام پروسهی دیالیز آسانتر شود. این دسترسی به دو صورت امکانپذیر خواهد بود:
- فسیتول شریانی وریدی ( فسیتول AV):
به طور کلی ایجاد فیستول برای بیماران در جهت انجام همودیالیز شایعتر است؛ برای ایجاد فیستول، جراح شریان و ورید بازوی بیمار را به یکدیگر متصل میکند.
- گرافت شریانی وریدی ( گرافت AV):
اگر شریان و ورید برای اتصال خیلی کوتاه باشند، جراح یک ابزار پیوند دهنده که یک لوله نرم و توخالی است را برای اتصال شریان و ورید استفاده میکند.
فسیتولها و گرافتهای AV، شریان و ورید متصل را بزرگ میکنند تا دسترسی به عروق را برای انجام دیالیز آسانتر کنند. آنها همچنین با اینکار به افزایش سرعت جریان خون در داخل و خارج از بدن بیماران کمک میکنند.
در صورتی که نیاز باشد تا دیالیز به سرعت انجام شود، ممکن است ارائه دهندگان مراقبتهای بهداشتی یک کاتتر ( لوله نازک) را برای دسترسی موقت در ورید گردن، قفسه سینه و یا پا تعبیه کنند.
پزشک متخصص قبل از شروع پروسه دیالیز، به بیمار خود آموزش میدهد که چگونه از عفونت فسیتول یا گرافت خود جلوگیری کند. علاوه بر این، متخصصین نحوه انجام همودیالیز در خانه را نیز به بیماران خود توضیح خواهند داد.
نحوه انجام همودیالیز + مراقبتهای پس از آن
در طول همودیالیز، دستگاه دیالیز در وهله اول خون را از طریق یک سوزن که در بازوی بیمار قرار داده میشود، خارج میکند؛ سپس خون را از طریق فیلتر دیالیز به گردش در میآورد تا مواد زائد را به محلول دیالیز منتقل کند. این مایع پاک کننده حاوی آب، نمک و سایر مواد افزودنی است.
خون فیلتر شده پس از فیلتراسیون در دستگاه دیالیز، از طریق سوزن دیگری که در بازو تعبیه شده است، به بدن بیمار باز میگردد. در نهایت پزشک متخصص فشار خون بیمار را برای بررسی تنظیم سرعت جریان خون در داخل و خارج از بدن وی کنترل میکند.
بعد از همودیالیز چه اتفاقی رخ میدهد:
برخی از افراد در طول پروسه دیالیز یا بلافاصله پس از همودیالیز، فشار خون پایین را تجربه میکنند که همین امر موجب بروز سرگیجه، حالت تهوع و یا ضعف خواهد شد.
از دیگر عوارض همودیالیز میتوان به درد قفسه سینه و یا دردکمر، سردرد، گرفتگی عضلات و سندرم پای بیقرار اشاره نمود.

- دیالیز صفاقی
در ادامه روند دیالیز صفاقی و اتفاقات قبل، حین و پس از آن را مورد بررسی قرار میدهیم.
قبل از دیالیز صفاقی چه اتفاقی میافتد:
حدود سه هفته قبل از شروع دیالیز صفاقی، بیمار تحت یک عمل جراحی جزئی قرار خواهد گرفت. در طی این عمل جراحی، جراح یک لوله نرم و نازک (کاتتر) را از طریق شکم بیمار و به داخل صفاق وارد میکند.
این کاتتر به طور دائمی در جای خود باقی میماند و مانند برخی متودهای درمانی دائما تعویض نخواهد شد. در صورت نیاز پزشک متخصص به بیماران آموزش میدهد که چگونه دیالیز صفاقی را در خانه انجام دهند و از بروز عفونت در محل کاتتر جلوگیری کنند.
در طول دیالیز صفاقی چه اتفاقی میافتد:
در طول این پروسه، کاتتر بیمار به یک شاخه از لوله Y شکل متصل میشود. این لوله به کیسهای که حاوی محلول دیالیز است، متصل میشود.
محلول از طریق لوله و کاتتر به داخل حفره صفاقی جریان مییابد؛ در ادامه لوله و کاتتر را بعد از حدود ۱۰ دقیقه که کیسه خالی شد، میتوان جدا نمود و درپوش کاتتر را نیز برداشت.
درحالی که محلول دیالیز داخل حفره صفاقی مواد زائد و مایعات اضافی بدن را جذب میکند، بیماران میتوانند فعالیتهای معمول خود را انجام دهند.
این فرآیند معمولا بین ۶۰تا ۹۰ دقیقه طول خواهد کشید. در مرحله بعدی، درپوش از روی کاتتر برداشته میشود و از شاخه دیگر لوله Y شکل استفاده میشود تا مایع در یک کیسه تمیز و خالی تخلیه شود.
تمامی این مراحل ۴ بار در طول روز تکرار میشوند؛ به طوری که طبق گفتهی متخصصین، بیماران تمام شب را با محلول در معده به خواب میروند.
البته برخی از افراد ترجیح میدهند دیالیز صفاقی را در طول شب انجامدهند. با دیالیز صفاقی خودکار، دستگاهی به نام سیکلر مایع را در هنگام خواب به داخل و خارج بدن پمپ میکند.
بعد از دیالیز صفاقی چه اتفاقی خواهد افتاد:
مایع موجود در شکم میتواند باعث شود بیمار احساس نفخ یا سیری داشته باشد. از طرف دیگر بیماران ممکن است احساس ناراحتی داشته باشند اما نکته مثبت این درمان، دردناک نبودن آن است.
البته باید توجه داشت که هنگامی که معده بیماران پر از مایع است، ممکن است معده از روی ظاهر شکم بیش از حد معمول بیرون بزند.
خطرات و عوارض هر دو نوع دیالیز
برخی از افراد با فیستول با پیوند AV مشکل دارند که همین امر ممکن است باعث به وجود آمدن عفونت، جریان خون ضعیف یا انسداد بافت اسکار یا لخته خون شود.
در حین دیالیز به ندرت ممکن است سوزن دیالیز از بازوی بیمار خارج شود و یا لولهای از دستگاه خارج شده و ارتباطش قطع شود که یک سیستم تشخیص نشست خون در دستگاه دیالیز تعبیه شده که به بیمار یا کادر پزشکی این مشکل را هشدار میدهد.
در این زمان دستگاه دیالیز، به طور موقت خاموش میشود تا زمانی که مشکل به وجود آمده به طور کامل برطرف شود. این سیستم باعث میشود که بیماران خون زیادی از دست ندهند.
کلام آخر
در این مقالهی بای بای سرطان در ابتدا به ارتباط نارسایی کلیه و سرطان پرداختیم و در ادامه به طور تخصصیتر نارسایی کلیه و اقدامات مهم درمان آن یعنی دیالیز را بررسی کردیم؛ در انتها نیز انواع دیالیز را شناخته و با روند هر کدام نیز آشنا شدیم.
امیدواریم توانسته باشیم اطلاعات کاربردی را در خصوص بیماری نارسایی کلیه، علل ایجاد و درمان آن در اختیار شما عزیزان قرار دهیم.
منابع: