جراحی بای پس یک نوع جراحی چاقی بوده و درمان موثری برای چاقی شناخته شده است. این عمل به افراد کمک میکند تا مقدار قابل توجهی از وزن خود را کاهش دهند و بیماریهای مختلف مرتبط با چاقی را نیز بهبود میبخشد. با این حال نگرانیهایی در مورد اینکه چگونه این جراحی بر خطر ابتلا به انواع مختلف سرطان تأثیر بگذارد وجود دارد. با این مقاله از بای بای سرطان همراه باشید تا بررسی کنیم که آیا جراحی بای پس معده خطر ابتلا به سرطان را افزایش میدهد یا خیر.
جراحی بای پس معده چیست؟
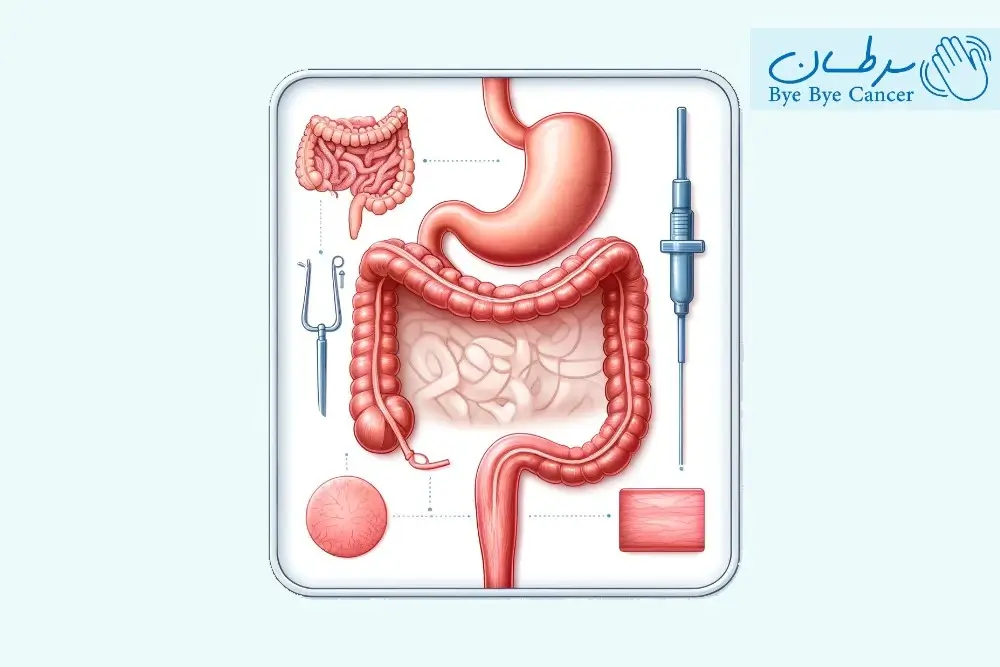
جراحی بای پس معده با تغییر نحوه برخورد معده و روده کوچک با غذایی که میخورند برای کمک به کاهش وزن افراد طراحی شده است. این جراحی یکی از انواع جراحی چاقی است که شامل چندین روش مختلف با هدف کاهش وزن قابل توجه است.
هدف اصلی جراحی بای پس کاهش مقدار غذایی که فرد میتواند در یک نوبت بخورد و کاهش کالری و مواد مغذی جذب شده توسط بدن است. این امر با ایجاد یک کیسه کوچک در بالای معده به دست میآید. سپس این کیسه مستقیماً به قسمتی از روده کوچک به نام ژژونوم متصل میشود. در نتیجه غذا بخش بزرگی از معده و بخش اول روده کوچک را دور میزند و در طول زمان منجر به کاهش وزن قابل توجهی میشود.
مراحل جراحی بای پس معده
ایجاد یک کیسه کوچک معده: جراح بالای معده را جدا کرده و یک کیسه کوچک به اندازه یک تخم مرغ ایجاد میکند. این کیسه مقدار غذایی که فرد میتواند در یک وعده غذایی بخورد را محدود میکند.
اتصال کیسه به روده کوچک: جراح سپس روده کوچک را بریده و قسمت پایینی آن را مستقیماً به کیسه شکم کوچک متصل میکند. این قسمت اکثر معده و قسمت اول روده کوچک (اثنی عشر) را دور میزند.
مسیریابی مجدد فرآیند هضم: غذا اکنون از کیسه کوچک به روده کوچک میرود و بیشتر معده و قسمت بالایی روده کوچک را دور میزند. این تغییر مسیر به کاهش تعداد کالری و مواد مغذی جذب شده توسط بدن کمک میکند.
جراحی بای پس معده معمولاً برای افرادی توصیه میشود که دارای شاخص توده بدنی (BMI) 40 یا بالاتر یا دارای شاخص توده بدنی 35 یا بالاتر با بیماری جدی مرتبط با چاقی مانند دیابت نوع 2، فشار خون بالا یا آپنه خواب شدید هستند.
این جراحی اغلب زمانی مورد توجه قرار میگیرد که سایر روشهای کاهش وزن مانند رژیم غذایی و ورزش موفقیت آمیز نبوده باشند. جراحی بای پس میتواند منجر به کاهش وزن قابل توجه و بهبود بسیاری از بیماریهای مرتبط با چاقی شود اما بدون خطر نیست. عوارض بالقوه این عمل شامل عفونت، لخته شدن خون و کمبود مواد مغذی است. برای افرادی که این جراحی را در نظر میگیرند بسیار مهم است که با تیم پزشکی خود صحبت کنند تا مزایا، خطرات و تغییرات مورد نیاز در سبک زندگیشان را بدانند.
ارتباط بین چاقی و سرطان
چاقی یک نگرانی عمده برای سلامتی در سراسر جهان است و با بسیاری از بیماریهای جدی از جمله انواع خاصی از سرطان مرتبط است. شناسایی ارتباط بین چاقی و سرطان برای درک اینکه چرا کاهش وزن، چه از طریق تغییر سبک زندگی یا مداخلات جراحی مانند جراحی بای پس روی کاهش خطر سرطان تاثیر میگذارد بسیار مهم است.
چاقی به عنوان داشتن مقدار بیش از حد چربی بدن تعریف میشود که معمولاً با شاخص توده بدن اندازه گیری میشود. افراد با شاخص 30 یا بالاتر به عنوان افراد چاق طبقه بندی میشود. این افزایش وزن میتواند منجر به بیماریهای مختلفی از جمله افزایش خطر ابتلا به سرطان شود. مکانیسمهای مختلفی وجود دارد که چاقی از طریق آنها خطر سرطان را افزایش میدهد:
التهاب: چاقی با التهاب مزمن در سطح پایین همراه است که میتواند به DNA آسیب برساند و منجر به سرطان شود. بافت چربی مواد التهابی تولید میکند که میتواند باعث رشد و گسترش سلولهای سرطانی شود.
تغییرات هورمونی: چربی اضافی بدن میتواند منجر به افزایش سطح هورمونهایی مانند استروژن و انسولین شود. سطوح بالای استروژن که توسط بافت چربی تولید میشود با سرطان سینه، آندومتر (پوشش داخلی رحم) و تخمدانها مرتبط است. انسولین و فاکتورهای رشد شبه انسولین میتوانند باعث ایجاد تومورهای خاص شوند.
عوامل رشد سلولی: چاقی میتواند بر سطوح فاکتورهای رشد مختلف در بدن تأثیر بگذارد که رشد، بقا و تولید مثل سلول را تنظیم میکند. تغییرات در این فاکتورهای رشد میتواند منجر به افزایش تکثیر و کاهش مرگ سلولی شود که هر دو میتوانند به سرطان منجر شوند.
عملکرد سیستم ایمنی: چاقی میتواند توانایی سیستم ایمنی را برای شناسایی و از بین بردن سلولهای سرطانی مختل کند. پاسخ ایمنی ضعیف به سلولهای سرطانی اجازه میدهد راحتتر رشد و گسترش پیدا کنند.
تغییرات در متابولیسم: چاقی میتواند منجر به تغییراتی در متابولیسم از جمله سطوح بالاتر گلوکز و اسیدهای چرب در خون شود که میتواند محیط مطلوبی برای رشد سلولهای سرطانی فراهم کند.
پس کاهش وزن یک گام مهم در کاهش خطر سرطان شناخته میشود. کاهش وزن میتواند سطوح التهاب را کاهش دهد، سطح هورمونها را عادی کند، عملکرد سیستم ایمنی را بهبود ببخشد و تغییرات متابولیکی ایجاد کند که احتمال ابتلا به سرطان را کاهش میدهد.
البته توجه به این نکته مهم است که اگرچه کاهش وزن میتواند خطر ابتلا به بسیاری از انواع سرطان را کاهش دهد اما این خطر را به طور کامل از بین نمیبرد. عوامل دیگری مانند ژنتیک و سبک زندگی (مانند سیگار کشیدن و مصرف الکل) نیز نقش مهمی در خطر ابتلا به سرطان دارند.
جراحی بای پس و سرطان مرتبط با هورمون
یکی از مزایای مهم جراحی بای پس تاثیر آن بر خطر ابتلا به انواع خاصی از سرطان، به ویژه سرطانهای مرتبط با هورمون است. تحقیقات نشان داده جراحی بای پس میتواند خطر ابتلا به چندین سرطان مرتبط با هورمون از جمله سرطان سینه، تخمدان و آندومتر را کاهش دهد:
سرطان سینه:
مطالعات نشان داده است زنانی که تحت عمل جراحی بای پس قرار میگیرند کمتر در معرض خطر ابتلا به سرطان سینه هستند. این امر به ویژه برای زنان یائسه مهم است زیرا چربی اضافی بدن به دلیل نقش آن در تولید استروژن، یک عامل خطر شناخته شده برای سرطان سینه است. بافت چربی استروژن تولید میکند و سطوح بالاتر استروژن با افزایش خطر ابتلا به سرطان سینه مرتبط است. جراحی بای پس با کاهش مقدار بافت چربی به کاهش سطح استروژن منجر میشود و در نتیجه خطر ابتلا به سرطان سینه را کاهش میدهد.
سرطان تخمدان:
سرطان تخمدان یکی دیگر از سرطانهای مرتبط با هورمون است که در آن جراحی بای پس اثر کاهشی از خود نشان داده است. مکانیسم این سرطان مشابه مکانیسمهای سرطان سینه است که شامل کاهش سطح هورمونها و تغییر در عملکرد متابولیک میشود. تحقیقات نشان میدهد زنانی که تحت عمل جراحی بای پس قرار میگیرند در مقایسه با افرادی که چاق باقی میمانند به طور قابلتوجهی در معرض خطر کمتر ابتلا به سرطان تخمدان هستند.
سرطان آندومتر:
پوشش داخلی رحم یا آندومتر به تغییرات در سطوح هورمونی به ویژه استروژن حساس است. سطوح بالای استروژن بدون اثر متعادل کننده پروژسترون میتواند منجر به ایجاد سرطان آندومتر شود. جراحی بای پس با کاهش چربی بدن و در نتیجه تولید استروژن، خطر ابتلا به سرطان آندومتر را کاهش میدهد. این امر به ویژه برای زنانی که به دلیل چاقی در معرض خطر بالای ابتلا به این سرطان هستند مفید است.
بای پس معده خطر ابتلا به سرطان کولورکتال
دیدیم که جراحی بای پس فواید زیادی برای سلامتی دارد و میتواند خطر ابتلا به سرطانهای مرتبط با هورمون را کاهش دهد اما برخی از مطالعات نشان میدهند که احتمال افزایش خطر ابتلا به سرطان کولورکتال بعد از جراحی وجود دارد.
سرطان کولورکتال شامل سرطانهای کولون و رکتوم است که بخشی از دستگاه گوارش هستند. این سرطان به طور معمول از پولیپها ایجاد میشود که روی پوشش داخلی روده بزرگ یا راست روده هستند. با گذشت زمان برخی از پولیپها میتوانند به سرطان تبدیل شوند. غربالگری منظم مانند کولونوسکوپی میتواند به شناسایی و حذف پولیپها قبل از سرطانی شدن آن کمک کند.
تحقیقات در مورد رابطه بین جراحی بای پس و سرطان کولورکتال نتایج متناقضی را به همراه داشته است. برخی از مطالعات نشان میدهد که ممکن است خطر ابتلا به سرطان کولورکتال بعد از جراحی افزایش یابد اما تحقیقات دیگر ارتباط قابل توجهی پیدا نمی کنند. دلایل این یافتههای متناقض به طور کامل شناخته نشده اما عوامل متعددی میتواند در این زمینه نقش داشته باشد:
تغییرات در اسیدهای صفراوی: جراحی بای پس فرآیند گوارش را تغییر میدهد که میتواند جریان و ترکیب اسیدهای صفراوی را دستخوش تغییر کند. اسیدهای صفراوی به هضم کمک میکنند اما برخی از انواع آن میتوانند برای سلولهای پوششی روده بزرگ مضر باشند و به طور بالقوه خطر ابتلا به سرطان را افزایش دهند.
کمبودهای تغذیهای: این جراحی میتواند منجر به کمبود ویتامینها و مواد معدنی مانند ویتامین D، کلسیم و فولات شود که برای حفظ سلولهای سالم در دستگاه گوارش مهم هستند. این کمبودها میتواند به افزایش خطر ابتلا به سرطان کولورکتال منجر شود.
التهاب و میکروبیوتای روده: جراحی بای پس میتواند باعث تغییر در باکتریهای روده و سطوح التهاب شود. تصور میشود برخی از تغییرات در میکروبیوتای روده و التهاب مزمن در ایجاد سرطان کولورکتال نقش دارند.
برخی از مطالعات افزایش خطر ابتلا به سرطان کولورکتال را به دنبال جراحی بای پس نشان دادهاند. به عنوان مثال دو مطالعه ذکر شده در این بررسی، شیوع بالاتر سرطان روده بزرگ را در بین بیمارانی که تحت عمل جراحی قرار گرفته بودند نشان دادند. اما مطالعات دیگر این افزایش خطر را پیدا نکردند که نیاز به تحقیقات بیشتر برای نتیجهگیری قطعی را نشان میدهد.
کارشناسان پزشکی نظرات متفاوتی در مورد افزایش بالقوه خطر ابتلا به سرطان کولورکتال پس از جراحی بای پس دارند. برخی بر این باورند که مزایای کاهش وزن و کاهش سایر خطرات سرطان بر احتمال افزایش خطر ابتلا به سرطان کولورکتال میچربد. کارشناسان دیگر احتیاط را توصیه میکنند، به ویژه برای افرادی که سابقه خانوادگی یا بیماری التهابی روده دارند که خطر اولیه سرطان کولورکتال را افزایش میدهد.
با توجه به احتمال افزایش خطر برای بیمارانی که تحت عمل جراحی بای پس قرار گرفتهاند رعایت دستورالعملهای غربالگری توصیه شده برای سرطان کولورکتال مهم است. غربالگریهای منظم مانند کولونوسکوپی میتواند به تشخیص علائم اولیه سرطان کمک کند. بیماران همچنین باید عوامل خطر فردی خود و برنامههای غربالگری را با پزشک خود در میان بگذارند.
یافتهها در مورد بای پس و سرطانهای دیگر
رابطه بین جراحی بای پس معده و خطر ابتلا به انواع دیگر سرطان چندان مشخص نیست. یافتههای تحقیقاتی در مورد سرطانهایی مانند سرطانهای مری، معده، پانکراس و کبد متناقض هستند:
سرطان مری و معده: از قبل این نگرانی وجود داشته که جراحی بای پس میتواند خطر ابتلا به سرطانهای مری و معده را به دلیل تغییرات در دستگاه گوارش و پتانسیل افزایش رفلاکس اسید افزایش دهد. با این حال، مطالعات اخیر نشان داده است که خطر ابتلا به این سرطانها در بیمارانی که این جراحی را انجام داده اند یا مشابه یا اندکی کمتر است. این نتیجه خیال ما را راحت میکند اما برای تأیید این یافتهها به تحقیقات بیشتری نیاز است.
سرطان پانکراس: مطالعات در مورد تأثیر جراحی بای پس بر خطر سرطان پانکراس نتایج متناقضی را نشان داده است. برخی تحقیقات کاهش احتمالی این خطر را به دلیل کاهش وزن و بهبود حساسیت به انسولین نشان میدهد اما سایر مطالعات تغییر قابل توجهی در این خطر پیدا نکردند. سرطان پانکراس نسبتاً نادر اما بسیار تهاجمی است که ادامه مطالعه هر گونه پیوند بالقوه با جراحی بای پس را برای محققان مهم میکند.
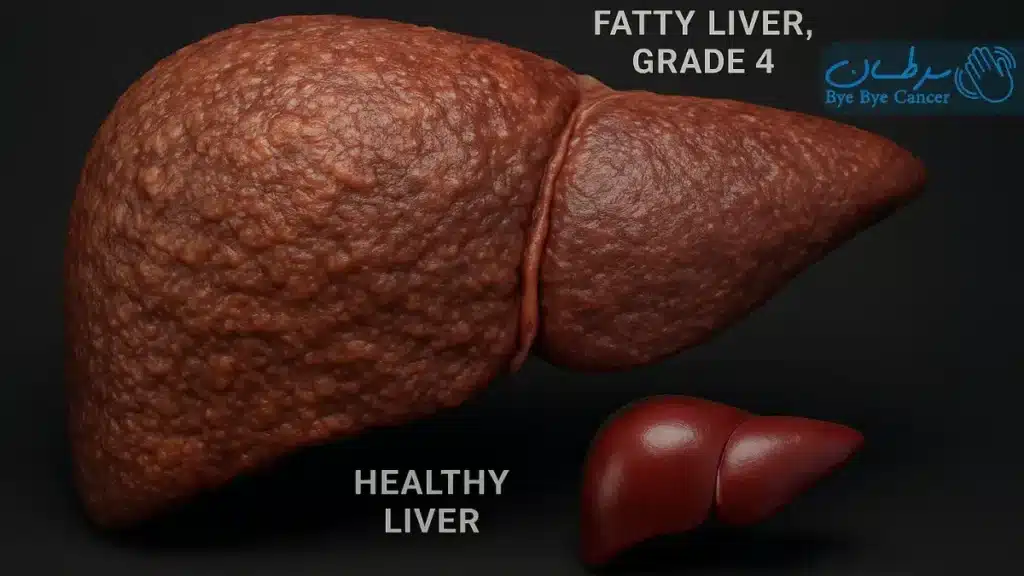
سرطان کبد: چاقی یک عامل خطر شناخته شده برای سرطان کبد است که اغلب از طریق ایجاد بیماری کبد چرب غیر الکلی (NAFLD) و شکل شدیدتر آن یعنی استئاتوهپاتیت غیر الکلی (NASH) خودش را نشان میدهد. کاهش وزن پس از جراحی بای پس معده میتواند سلامت کبد را بهبود ببخشد و خطر ابتلا به بیماری کبد را کاهش دهد که میتواند خطر ابتلا به سرطان کبد را کاهش دهد. یافتههای مربوط به این مزیت بالقوه نیاز به تأیید بیشتر دارد.
کلام آخر
در این مقاله دیدیم که جراحی بای پس مزایای قابل توجهی برای کاهش وزن و بهبود بیماریهای مرتبط با چاقی دارد و ملاحظاتی در مورد خطر سرطان نیز به همراه دارد. به نظر میرسد این جراحی خطر ابتلا به سرطانهای مرتبط با هورمون مانند سرطان سینه، تخمدان و آندومتر را کاهش میدهد اما برخی از مطالعات نشان میدهد که خطر ابتلا به سرطان کولورکتال افزایش مییابد. می توانید با برداشتن گامهای پیشگیرانه در مراقبتهای بهداشتی خطر سرطان را به حداقل برسانید.
منابع: