بر اساس گزارش سازمان جهانی بهداشت (WHO)، هر سال بیش از ۶۰۰ هزار زن در جهان به سرطان دهانه رحم مبتلا میشوند و حدود ۳۴۰ هزار نفر از آنها جان خود را از دست میدهند. نکته تلخ اینجاست که بیش از ۹۰٪ موارد مرگومیر ناشی از این سرطان، در کشورهایی رخ میدهد که غربالگری منظم و آموزش کافی وجود ندارد. در حالی که این بیماری، با یک تست ساده به نام پاپ اسمیر تا حد زیادی قابل پیشگیری و تشخیص زودهنگام است.
تست پاپ اسمیر ابزاری ارزشمند در دستان زنان برای مراقبت از سلامت خودشان است. این تست که با بررسی سلولهای دهانه رحم انجام میشود، قادر است تغییرات غیرطبیعی یا پیشسرطانی را قبل از آنکه به مراحل خطرناک برسند، شناسایی کند. با تشخیص بهموقع، شانس درمان کامل تا بیش از ۹۵٪ افزایش پیدا میکند و از ورود فرد به مسیرهای دشوار درمانی مانند شیمیدرمانی و جراحی جلوگیری میشود.
در کشوری مانند ایران، آگاهی عمومی درباره تست پاپ اسمیر در حال افزایش است، اما همچنان بسیاری از بانوان یا از وجود آن اطلاع ندارند یا به دلایل فرهنگی، ترس یا ناآگاهی، از انجام آن خودداری میکنند. این در حالی است که انجام تست پاپ اسمیر هر ۳ تا ۵ سال، میتواند بهتنهایی نرخ ابتلا و مرگومیر ناشی از سرطان دهانه رحم را بهطور چشمگیری کاهش دهد.
در این مقاله از وبسایت بای بای سرطان، هر آنچه لازم است درباره این تست بدانید، از زمان انجام، آمادهسازی، تفسیر نتایج، شرایط خاص مانند بارداری یا یائسگی، هزینه، موارد منع و پیشگیری را به زبان ساده، علمی و کاربردی بررسی میکنیم. اگر شما هم به فکر آیندهی سلامت خود هستید، مطالعه این مقاله را از دست ندهید.
تست پاپ اسمیر چگونه است؟
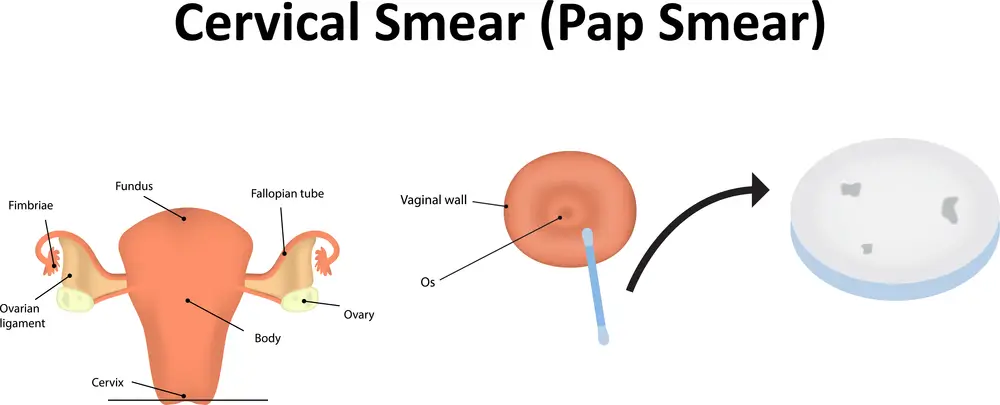
تست پاپ فرآیندی برای تشخیص سرطان دهانه رحم است. در آزمایش پاپ اسمیر، از دهانه رحم ( قسمت باریک و پایینی رحم که بالای واژن قرار دارد)، نمونه گیری می شود.
تشخیص زود هنگام سرطان دهانه رحم با تست پاپ اسمیر، شانس درمان آن را بسیار زیاد می کند. این تست همچنین می تواند احتمال بروز سرطان های آتی را در سلول های غیرطبیعی نیز تشخیص دهد.
پاپ اسمیر، غالبا همراه با تست لگن انجام می شود.
در زنان بالای ۳۰ سال، این تست به صورت ترکیبی با تست تشخیصی HPV صورت می گیرد، چون این ویروس عامل اصلی بروز سرطان دهانه رحم شناخته می شود.
متخصصین معتقدند که زنان بعد از ۲۱ سالگی، باید تست پاپ اسمیر را هر چند وقت یکبار انجام دهند.
اسم های دیگر تست پاپ اسمیر
تست پاپ اسمیر به نام های دیگری نیز شناخته می شود؛ پس اگر با این اسامی برخورد کردید، متعجب نشوید چرا که همه مراحل انجام آن یکسان خواهد بود.
این اسامی شامل:
- تست پاپانیکولائو (papanicolao test)
- تست پا اسمیر (pap test)
- اسمیر دهانه رحم (Cervical smear)
- غربالگری دهانه رحم (Cervical screening)
- تست اسمیر (smear test)
زنان از چه سنی باید تست پاپ اسمیر انجام دهند؟
توصیه می شود که تست پاپ اسمیر برای زنان ۲۱ تا ۶۵ سال، هر سه سال یکبار صورت گیرد. در زنان ۳۰ سال به بالا، چنانچه این تست همراه با تست HPV باشد، فرد هر پنج سال یکبار نیازمند چکاپ و انجام دوباره آزمایش پاپ اسمیر است.
اگر ریسک فاکتورهای در شخص وجود داشته باشند، پزشک دستور انجام تست پاپ اسمیر را به صورت فوری می دهد، فارغ از این که بیمار چند سال دارد.
ریسک فاکتورهایی که وجود دارند شامل:
- تشخیص سرطان دهانه رحم یا سلول هایی که در آینده سرطانی می شوند.
- ابتلا به بیماری HIV
- سابقه مصرف سیگار و دخانیات
- ضعف سیستم ایمنی به دلیل شیمی درمانی، پیوند عضو یا استفاده مزمن از کورتیکواستروئیدها
پزشک و بیمار، با توجه به ریسک فاکتورها و علائم شخص، می توانند در خصوص لزوم به انجام این تست برای فرد، تصمیم گیری کنند.
انجام تست پاپ اسمیر
جهت اطمینان از موثر بودن و درست بودن تست پاپ اسمیر، بهتر است که نکات زیر را قبل از انجام آن، رعایت کنید:
- نداشتن رابطه جنسی، دوش واژینال و عدم استفاده از داروهای واژینال، دو الی سه روز قبل از انجام تست پاپ اسمیر؛ چرا که فرآیندهای ذکر شده می توانند سلول های غیرطبیعی را از بین ببرند یا باعث تغییر شکل آنها شوند.
- عدم انجام تست پاپ اسمیر در دوران قاعدگی؛ بهتر است که قبل یا بعد از دوران قاعدگی، این تست داده شود.
به نقل از وبسایت Cleveland Clinic:
پاپاسمیر یک آزمایش غربالگری است که با بررسی سلولهای دهانه رحم، تغییرات ناشی از سرطان یا پیشسرطانی را شناسایی میکند. توصیه میشود زنان بین ۲۱ تا ۳۰ سال هر سه سال یکبار و در سنین ۳۰ تا ۶۵ سال هر سه سال یکبار یا در صورت انجام تست HPV همراه، هر پنج سال یکبار انجام دهند. این آزمایش بهعنوان استاندارد طلایی در پیشگیری از سرطان دهانه رحم شناخته میشود.
آزمایش پاپ اسمیر چگونه انجام میشود؟
فرآیند نمونه گیری با پاپ اسمیر، به تجهیزات خاصی نیاز ندارد. این فرآیند، چند دقیقه بیشتر طول نمی کشد، به طوری که پزشک زنان این تست را در مطب خود انجام می دهد که در این شرایط پزشک از فرد بیمار می خواهد به طور کامل عریان شود یا لباس های کمر به پایین خود را در بیاورد.
سپس بیمار به پشت دراز می کشد و زانوهای خود را خم می کند.
در ادامه، پزشک وسیله ای به نام اسپکولوم (speculum) را وارد واژن بیمار می کند و با استفاده از آن، دیواره های واژن را از هم باز نگه می دارد تا بتواند دهانه رحم را مشاهده کند.
اسپکولوم داخل واژن می شود، و ممکن است باعث ایجاد فشار در ناحیه لگن و گاهی ایجاد درد شود.
بعد از مشاهده دهانه رحم، از وسیلهای به نام اسپاتول (spatula) به همراه وسیله ای که شبیه به شانه است، استفاده میشود تا از سلول های دهانه رحم نمونه برداری صورت گیرد.
لازم به ذکر است که این آزمایش، فرآیندی بی خطر و بی درد خواهد بود.
نمونه ها جهت انجام تست های بیشتر پس از نمونهبرداری، به آزمایشگاه ارسال می گردد. در نهایت، اسپکولوم به آرامی از واژن خارج می شود تا آسیبی به واژن و دیواره های آن وارد نشود.
تفسیر جواب آزمایش پاپ اسمیر
معمولا در تست های تشخیصی، جواب طبیعی (منفی) یا (غیر طبیعی) مثبت است.
جواب تست منفی در آزمایش پاپ اسمیر، به این معناست که سلول ها نرمال و بدون مشکل است و هیچ نشانی از سرطان و سایر مشکلات دهانه رحم نیست و نیازی به تست های بیشتر نخواهد بود.
اگر تست مثبت باشد، به این معناست که سلول های دهانه رحم غیرطبیعی بوده اند. باید بدانید که مثبت بودن جواب تست، به منزله وجود سرطان دهانه رحم در فرد نیست و تشخیص سرطان به نوع سلولی که در نمونه گیری دچار بیماری بوده است، بستگی دارد.
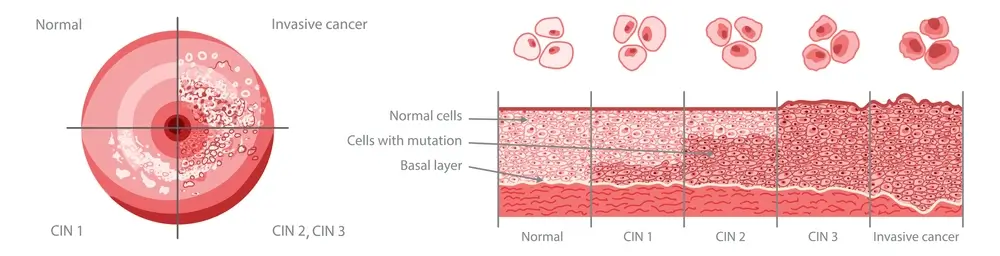
در ادامه به چند نمونه از سلول هایی که ممکن است در دهانه رحم بیمار شوند، می پردازیم:
۱- سلول های سنگفرشی آتیپیک (ASCUS)
سلول های سنگفرشی، سلول هایی نازک و صاف هستند که در سطح رویی دهانه رحم وجود دارند و در صورت وجود مشکل در این نوع سلول، پزشک تست های بیشتری را در جهت تشخیص سرطانی بودن یا نبودن آن، به کار می گیرد.
۲- سلول های سنگفرشی ضایعه داخل اپیتلیال (Squamous intraepithelial lesion)
در بررسی سلول ها، اگر تغییراتی مثل تغییر در اندازه، شکل و عملکرد این ناحیه حاد نباشند، سلول ها پیش سرطانی تلقی می شوند و ممکن است سال ها طول بکشد تا سرطانی شوند.
اما اگر این تغییرات حاد باشند، احتمال بروز سرطان بسیار بیشتر بوده و زودتر اتفاق می افتد. در این شرایط، بیمار نیازمند انجام تست های تشخیصی دقیق تری خواهد بود.
۳- سلول های غده آتیپیک (Atypical glandular cells)
غدد دهانه رحم با ترشح موکوز، محیط را مرطوب نگه می دارند. احتمال بروز سرطان در این سلول ها نیز وجود دارد که در ادامه نیازمند بررسی بیشتری توسط پزشکان، خواهد بود.
۴- سرطان سلول های سنگفرشی (Squamous cell cancer)
برای درمان و انتخاب روش درمانی و همچنین بررسی میزان وخامت سرطان، از سلول های دهانه رحم نمونهگیری صورت می گیرد.
پیشگیری از سرطان دهانه رحم
آموزش هایی که در سنین جوانی و نوجوانی در بسیاری از کشورهای پیشرفته و در حال توسعه، به آنها در خصوص روابط جنسی داده می شود، باعث می شود تا میزان بروز سرطان دهانه رحم و انواع سرطان های رحم بسیار کمتر شود.
در این کشورها، واکسن ویروس HPV که گارداسیل نام دارد، رایگان است. ویروسی که عامل اصلی بروز مشکلات دهانه رحم و سرطان دهانه رحم است.
اما امروزه با توجه پیشرفت تکنولوژی و بالا رفتن آگاهی عمومی خانوم ها نسبت به بروز سرطان، انجام تست های تشخیصی مثل پاپ اسمیر رواج بیشتری پیدا کرده است که انجام آن باعث کاهش ریسک ابتلا به سرطان دهانه رحم خواهد شد.

تفسیر نتایج تست پاپ اسمیر، سطح خطر و اقدامات بعدی
| نتیجه پاپ اسمیر | توضیح و سطح خطر احتمالی | اقدامات پیشنهادی بعدی |
|---|---|---|
| نتیجه منفی (طبیعی) | سلولهای دهانه رحم نرمال هستند. خطر بسیار پایین | ادامه غربالگری طبق برنامه معمول (هر ۳ تا ۵ سال یکبار) |
| ASC-US (سلولهای سنگفرشی آتیپیک با منشأ نامشخص) | تغییرات خفیف، معمولاً به دلیل عفونت HPV یا التهاب. سطح خطر پایین تا متوسط | انجام تست HPV یا تکرار پاپ اسمیر در ۶ تا ۱۲ ماه آینده |
| LSIL (ضایعه داخل اپیتلیالی سنگفرشی درجه پایین) | تغییرات خفیف ناشی از عفونت HPV؛ اغلب خودبهخود بهبود مییابد. خطر متوسط | کولپوسکوپی یا تکرار تست در فاصله زمانی مشخص |
| HSIL (ضایعه داخل اپیتلیالی سنگفرشی درجه بالا) | احتمال پیشسرطانی بودن سلولها زیاد است. سطح خطر بالا | کولپوسکوپی فوری و احتمال بیوپسی برای تشخیص دقیقتر |
| AGC (سلولهای غدهای غیرطبیعی) | تغییرات مشکوک در سلولهای غدهای که ممکن است نشاندهنده ضایعات پیشسرطانی یا سرطان باشند | کولپوسکوپی، نمونهبرداری از آندوسرویکس یا رحم |
| سرطان سلول سنگفرشی یا آدنوکارسینوم | یافتههای واضح برای وجود سرطان دهانه رحم | ارجاع فوری به متخصص انکولوژی زنان برای ارزیابی و درمان |
هزینه تست پاپ اسمیر
پیشگیری بهتر از درمان است، جمله ای معروف است که بسیار شنیده اید. چرا که جمله ای منطقی و کاربردی است.
امروزه با توجه به هزینه بالای شیمی درمانی و انواع درمان های دیگر سرطان، عقل حکم می کند که تا جایی که امکان دارد از بروز سرطان پیشگیری کرد تا از هزینه های سرسام آور آن در امان بود.
یکی از شایع ترین سرطان هایی که در بانوان اتفاق می افتد، سرطان دهانه رحم است که علل مختلفی دارد و روش های درمانی آن می توانند باروری شخص را تحت شعاع قرار دهند.
به همین دلیل، بانوان می توانند با انجام تست پاپ اسمیر و سایر تست های تشخیصی مربوطه، هر چند وقت یکبار خود را چک آپ کنند و در صورت وجود هرگونه سرطان، شروع درمان در مراحل اولیه آن، می تواند از عوارض جانبی و هزینه کمتری برخوردار باشد.
در قیاس با سایر روش های درمانی سرطان دهانه رحم تست پاپ اسمیر، رقم ناچیزی در حدود ۱۰۰ تا ۴۰۰ هزار تومان دارد و اکثر بیمههای درمانی، این آزمایش را تحت پوشش قرار داده اند.
تست پاپ اسمیر در چه کسانی نباید انجام شود؟
این تست منع انجام یا کنترااندیکاسیون خاصی ندارد و همه میتوانند این تست را انجام دهند اما در شرایط زیر بهتر است که پاپ اسمیر انجام نشود:
- عفونت دهانه رحم که باید قبل از انجام پاپ اسمیر درمان شود.
- در دوران قاعدگی به علت ورود خون به درون بعضی سلولها، جواب تست ممکن است دقیق نباشد و تشخیص اشتباهی برای فرد گذاشته شود.
تفاوت پاپ اسمیر و کولپوسکوپی: هر کدام چه زمانی و چرا انجام میشوند؟
تست پاپ اسمیر و کولپوسکوپی هر دو برای بررسی سلامت دهانه رحم طراحی شدهاند، اما هدف، روش اجرا، دقت، و کاربرد آنها تفاوتهای مهمی دارد. در واقع پاپ اسمیر یک تست غربالگری اولیه است، در حالی که کولپوسکوپی یک روش بررسی دقیقتر محسوب میشود.
پاپ اسمیر (Pap Smear) یک تست ساده، سریع و بدون درد است که از طریق آن، نمونهای از سلولهای دهانه رحم گرفته میشود تا احتمال وجود سلولهای غیرطبیعی یا پیشسرطانی بررسی شود. این تست اغلب در زنان ۲۱ تا ۶۵ سال بهعنوان غربالگری سرطان دهانه رحم توصیه میشود.
کولپوسکوپی یک روش تشخیصی است که در صورت وجود نتایج غیرطبیعی در پاپ اسمیر انجام میشود. در این روش، پزشک با استفاده از دستگاهی به نام کولپوسکوپ، که شبیه میکروسکوپ است، سطح دهانه رحم، واژن و بخشهای داخلی را با بزرگنمایی بررسی میکند. در صورت نیاز، نمونهبرداری (بیوپسی) نیز انجام میشود.
📊 جدول مقایسه پاپ اسمیر و کولپوسکوپی
| ویژگی | پاپ اسمیر | کولپوسکوپی |
|---|---|---|
| نوع تست | غربالگری اولیه | تشخیصی دقیق |
| هدف | بررسی اولیه سلولهای غیرطبیعی | بررسی دقیق نواحی مشکوک پس از پاپ اسمیر |
| نحوه انجام | نمونهگیری با برس یا اسپاتولا از دهانه رحم | مشاهده دهانه رحم با بزرگنمایی و احتمال نمونهبرداری |
| زمان انجام | معمولاً هر ۳ تا ۵ سال برای زنان ۲۱ تا ۶۵ سال | در صورت نتایج مشکوک پاپ اسمیر یا HPV مثبت |
| درد یا ناراحتی | معمولاً بدون درد، کمی فشار | ممکن است احساس سوزش یا درد خفیف داشته باشد |
| مدت زمان انجام | ۵ تا ۱۰ دقیقه | حدود ۱۵ تا ۲۰ دقیقه |
| نیاز به بیوپسی | ندارد | در موارد لازم انجام میشود |
| نتیجه تست | چند روز بعد آماده میشود | نتایج بیوپسی حدود ۷–۱۴ روز زمان میبرد |
| هزینه | کمتر و تحت پوشش اغلب بیمهها | بیشتر و ممکن است همه بیمهها پوشش ندهند |
| چه زمانی توصیه میشود؟ | بهعنوان بخشی از چکاپ روتین بانوان | وقتی نتیجه پاپ اسمیر غیرطبیعی یا HPV پرخطر وجود دارد |
💡 جمعبندی:
- پاپ اسمیر = غربالگری سریع، کمهزینه، قابل تکرار
- کولپوسکوپی = بررسی دقیق، گام بعدی در صورت شک به سرطان یا ضایعه پیشسرطانی
تست پاپ اسمیر بعد از یائسگی: آیا هنوز لازم است؟
با رسیدن به دوران یائسگی، بسیاری از بانوان تصور میکنند که دیگر نیازی به انجام تست پاپ اسمیر ندارند؛ در حالی که غربالگری سرطان دهانه رحم پس از قطع قاعدگی نیز از اهمیت بالایی برخوردار است. کاهش سطح هورمونهای زنانه مانند استروژن در این دوره، میتواند محیط واژن و دهانه رحم را دستخوش تغییراتی کند که در صورت بیتوجهی، احتمال بروز ضایعات پیشسرطانی یا حتی سرطانی را افزایش میدهد.
مطالعات نشان دادهاند که سرطان دهانه رحم در برخی زنان، در سنین بالا و پس از یائسگی تشخیص داده میشود؛ بهویژه در افرادی که پیش از آن سابقه تستهای نامنظم، ابتلا به HPV، یا ایمنی ضعیف داشتهاند. بر همین اساس، در دستورالعملهای جهانی توصیه شده است که زنان تا سن ۶۵ سال، حتی پس از یائسگی نیز به غربالگری با پاپ اسمیر ادامه دهند، مشروط بر آنکه در ۱۰ سال گذشته تستهای آنها نرمال بوده باشد.
از سوی دیگر، در دوران یائسگی به دلیل نازکتر شدن مخاط واژن و خشک شدن محیط داخلی، نمونهبرداری ممکن است با کمی ناراحتی همراه باشد یا حتی نتیجه تست غیرقابل تفسیر اعلام شود. در این موارد، پزشک ممکن است استفاده کوتاهمدت از کرمهای استروژن واژینال را برای بهبود شرایط مخاط پیش از نمونهگیری پیشنهاد دهد تا دقت و کیفیت تست افزایش یابد.
زنانی که سابقه پاپ اسمیر غیرطبیعی، HPV پرخطر، سرطانهای مرتبط با رحم یا دهانه رحم، یا ضعف ایمنی ناشی از بیماری یا دارو دارند، باید حتی پس از ۶۵ سالگی نیز با نظر پزشک به غربالگری ادامه دهند. این افراد در معرض ریسک بالاتری هستند و قطع غربالگری بدون بررسیهای تخصصی میتواند منجر به تاخیر در تشخیص بیماری شود.
تداوم مراقبتهای پیشگیرانه در دوران یائسگی، نهتنها به حفظ سلامت جسمی بانوان کمک میکند، بلکه نقش مؤثری در حفظ کیفیت زندگی آنها در سالهای پس از قطع قاعدگی دارد. توجه به غربالگری هدفمند و منظم، کلید اصلی در پیشگیری از سرطان دهانه رحم در هر سنی است، حتی زمانی که چرخه قاعدگی به پایان رسیده باشد.

تست پاپ اسمیر در دوران بارداری
انجام تست پاپ اسمیر در دوران بارداری امری رایج و کاملاً ایمن است. بسیاری از پزشکان زنان و زایمان این تست را بهعنوان بخشی از مراقبتهای اولیه بارداری، بهویژه در معاینههای سهماهه اول تجویز میکنند. هدف از این تست، غربالگری سلولهای غیرطبیعی دهانه رحم و پیشگیری از بروز مشکلات احتمالی در آینده است؛ چرا که دوران بارداری، زمان مناسبی برای مراقبتهای پیشگیرانه و بررسی سلامت کلی مادر محسوب میشود.
از نظر پزشکی، بارداری مانعی برای انجام پاپ اسمیر نیست، مگر در موارد نادر مانند وجود خونریزی فعال یا مشکلات دهانه رحم (مانند نارسایی دهانه رحم یا تهدید به سقط). در حالت عادی، دهانه رحم در دوران بارداری به دلیل تغییرات هورمونی کمی حساستر میشود، اما این تغییرات تأثیری بر صحت و ایمنی تست ندارند. در واقع، انجام این تست به پزشک کمک میکند تا مطمئن شود در طول بارداری هیچگونه سلول پیشسرطانی یا عفونت HPV فعال وجود ندارد.
برای نمونهگیری در دوران بارداری، پزشک از ابزارهای ظریفتر و تکنیکهای ملایمتری استفاده میکند تا خطر تحریک دهانه رحم یا ایجاد لکهبینی به حداقل برسد. با این حال، مقدار کمی لکهبینی خفیف تا یک روز پس از تست ممکن است طبیعی باشد و نیاز به نگرانی ندارد. به همین دلیل، اطلاعرسانی کامل به مادر باردار در این زمینه، از بروز اضطراب جلوگیری میکند.
در زنانی که طی سالهای گذشته تست پاپ اسمیر نداشتهاند یا در معرض ریسک بالای ابتلا به سرطان دهانه رحم هستند (مثل ابتلا به HPV پرخطر یا سابقه نتایج غیرطبیعی)، انجام این تست در دوران بارداری اهمیت بیشتری پیدا میکند. اگر نتیجه تست مشکوک یا غیرطبیعی باشد، پزشک پس از بررسی دقیق وضعیت بارداری، تصمیم به تکرار تست یا انجام کولپوسکوپی خواهد گرفت، بدون آنکه آسیبی به جنین وارد شود.
تست پاپ اسمیر در دوران بارداری نهتنها خطری برای مادر و جنین ندارد، بلکه میتواند فرصت طلایی برای شناسایی مشکلات بالقوه باشد؛ بهویژه در کشورهایی که غربالگری منظم در سنین باروری انجام نمیشود. مراقبت هدفمند در این دوران حساس، تضمینی برای سلامت آینده مادر و کاهش ریسکهای غیرمنتظره خواهد بود.
❓ پرسشهای پرتکرار درباره تست پاپ اسمیر
آیا تست پاپ اسمیر درد دارد؟
در اغلب موارد، پاپ اسمیر دردناک نیست، اما ممکن است کمی احساس فشار یا ناراحتی حین ورود اسپکولوم به واژن ایجاد شود. این احساس معمولاً کوتاه و قابل تحمل است.
آیا دختران مجرد میتوانند تست پاپ اسمیر بدهند؟
پاپ اسمیر بهطور کلی برای زنانی که فعالیت جنسی داشتهاند توصیه میشود. در صورت عدم رابطه جنسی، تست HPV یا معاینه جایگزین میتواند پیشنهاد شود. تصمیمگیری نهایی با پزشک متخصص است.
تست پاپ اسمیر چند روز بعد از رابطه جنسی باید انجام شود؟
بهتر است حداقل ۴۸ ساعت بعد از رابطه جنسی تست انجام شود تا نتایج دقیقتری حاصل شود. رابطه جنسی میتواند روی نمونهگیری و مشاهده سلولها اثر بگذارد.
آیا تست پاپ اسمیر در زمان پریود انجام میشود؟
خیر. بهتر است پاپ اسمیر خارج از دوران قاعدگی انجام شود، چرا که خون قاعدگی میتواند مانع مشاهده دقیق سلولها و تفسیر صحیح نتایج شود.
در صورت نتیجه مثبت پاپ اسمیر، آیا حتماً به سرطان مبتلا شدهام؟
خیر. نتیجه مثبت به این معناست که تغییرات غیرطبیعی در سلولها مشاهده شده است، نه لزوماً سرطان. ممکن است نیاز به بررسیهای تکمیلی مانند کولپوسکوپی یا بیوپسی باشد.
بعد از انجام تست پاپ اسمیر چه کارهایی را نباید انجام داد؟
بعد از تست، میتوان فعالیت روزانه را ادامه داد. فقط در صورت وجود لکهبینی خفیف (که طبیعی است)، بهتر است از رابطه جنسی یا استفاده از تامپون تا ۲۴ ساعت پرهیز شود.
بهترین زمان برای انجام تست پاپ اسمیر چه زمانی از سیکل قاعدگی است؟
معمولاً ۵ تا ۱۰ روز پس از پایان قاعدگی بهترین زمان است؛ در این بازه، مخاط واژن کمتر است و نتیجه تست دقیقتر خواهد بود.
آیا بعد از واکسیناسیون HPV هنوز به پاپ اسمیر نیاز داریم؟
بله. حتی اگر واکسن HPV را دریافت کردهاید، همچنان نیاز به تست پاپ اسمیر دارید چون واکسن تمام انواع HPV خطرناک را پوشش نمیدهد.
کلام آخر
گاهی ترس از دانستن، از خود بیماری خطرناکتر است. خیلی از ما ممکن است آزمایشهای سادهای مانند پاپ اسمیر را به تعویق بیندازیم، فقط چون از جوابش میترسیم. اما واقعیت این است که دانستن، آغاز نجات است.
تست پاپ اسمیر تنها چند دقیقه از زمان شما را میگیرد، اما میتواند زندگیتان را برای سالها از خطر سرطان دور نگه دارد. هیچچیز ارزشمندتر از آن نیست که با یک اقدام پیشگیرانه، خود را از مسیرهای پرهزینه، پراضطراب و درمانهای دشوار در آینده نجات دهید.
اگر امروز قدمی کوچک برای مراقبت از خودتان بردارید، فردا با آرامش بیشتری نفس خواهید کشید. ما در «بای بای سرطان» همراه شما هستیم تا با آگاهی، امید و مراقبت، در مسیر پیشگیری و سلامت قدم بردارید. با هر غربالگری، یک قدم از سرطان دورتر و یک قدم به زندگی مطمئنتر نزدیکتر شوید.
امید، از آگاهی شروع میشود. تو مراقب خودت باش، ما کنارت هستیم. 💛