حتما از عوارض قرار گرفتن در معرض آفتاب به مدت طولانی زیاد شنیدهاید. یکی از عوارض و آسیبهای جدی که این مسئله میتواند ایجاد کند، ایجاد ملانوما یا سرطان ملانوم است. این نوع سرطان که در دستهی سرطانهای پوستی قرار میگیرد، سلولها دارای رنگدانه را مورد هدف قرار میدهد و به این دلیل که رشد سریعی دارد، به سرعت پیشرفته و بدخیم میشود. در این مقاله بای بای سرطان به سایر علل به وجود آورندهی ملانوم و روشهای پیشگیری و درمان این سرطان میپردازیم.
ملانوما چیست؟
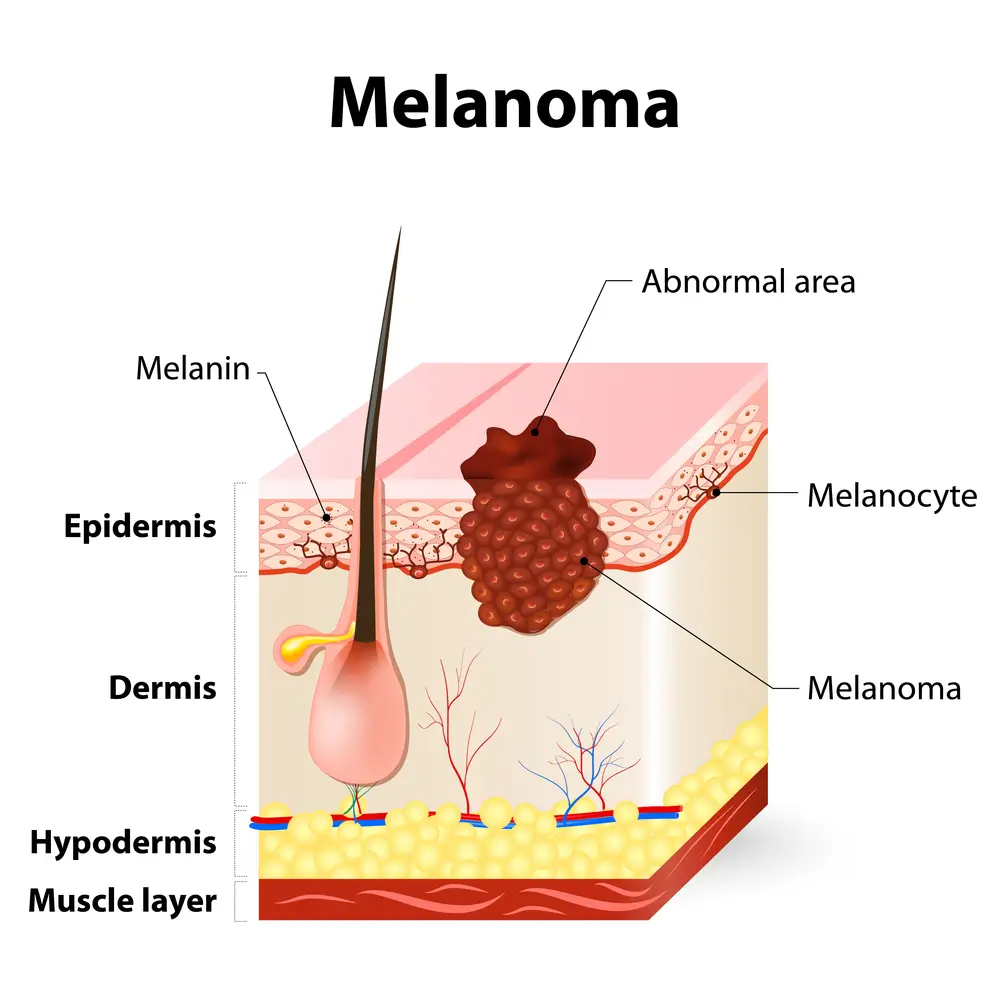
جدیترین نوع از سرطان پوست است، در سلولهای ملانوسیت پوست که وظیفه تولید ملانین یا رنگدانه را بر عهده دارند، ایجاد میشود.
ملانین باعث ایجاد رنگ در پوست انسان شده و در حقیقت علت متفاوت بودن رنگ پوست انسانها، ملانینهای متفاوت آنها میباشد.
ملانوم در شرایطی ممکن است در چشم ایجاد شود و در مواقع نادر نیز امکان دارد نواحی داخل بدن و نقاطی مثل حلق و بینی را درگیر کند.
در واقع سرطان ملانوم زمانی ایجاد میشود که اختلالی در سلولهای تولید کننده ملانین که به پوست رنگ میدهند، ایجاد شود.
به طور نرمال تولیدات سلولهای پوستی کنترل شده و به مقدار لازم میباشد و با رشد سلولهای جدید و سالم، سلولهای آسیب دیده و پیر پوستی به سمت سطح پوست رانده میشوند که به تدریح میمیرند و از بین میروند.
اما هنگامی که جهشها و آسیبهایی در DNA سلولهای پوستی ایجاد میشود، منجر به رشد غیرقابل کنترل سلولهای پوستی و ایجاد تودههایی از سلولهای سرطانی میشود.
اینکه چه عاملی باعث ایجاد جهش و آسیب DNA سلولهای پوستی میشود، مشخص و واضح نیست اما فاکتورهای مختلفی میتوانند با یکدیگر ترکیب شده و باعث بروز ملانوما شود.
لازم به ذکر است که پرتو فرابنفش همیشه باعث بروز این بیماری نمیشود، بخصوص در قسمتهایی از بدن که در معرض تابش نور خورشید قرار نمیگیرند، در این شرایط فاکتورهای دیگری میتوانند در بروز این بیماری تاثیرگذار باشد.
علت بروز سرطان ملانوم
علت دقیق بروز در افراد مشخص نیست اما قرارگیری در معرض مستقیم اشعه فرابنفش به صورت طولانی مدت، میتواند ریسک بروز ملانوم را افزایش دهد.
ریسک بروز سرطان ملانوم در افراد زیر ۴۰ سال، بخصوص خانومها، رفته رفته بیشتر میشود و با بالا رفتن آگاهی عمومی، شناخت علائم سرطان و تشخیص تغییراتی که به واسطه این سرطان ممکن است در پوست ایجاد شود، تشخیص به موقع را راحتتر میکند که همین امر موجب درمان زودرس سرطان ملانوم شده و از پخش شدن آن در سایر نقاط بدن جلوگیری میکند.
عوامل زمینه ساز ملانوما
فاکتورهایی که باعث افزایش ریسک بروز این نوع سرطان پوست میشوند شامل:
۱. پوست رنگ پریده:
کسانی که ملانین کمتری در بدن خود دارند از ایمنی و حفاظت کمتری در برابر اشعه فرابنفش برخوردارند.
اگر فرد پوست روشن و بلوند و چشمانی رنگی داشته باشد، به راحتی آفتاب سوخته میشود که همین امر باعث میشود ریسک بروز سرطان پوست در آنها بیشتر از سایرین باشد.
البته این به آن معنا نیست که ملانوما در افراد سیاه پوست و کسانی که پوست تیره دارند بروز پیدا نمیکند.
۲. سابقه آفتاب سوختگی:
کسانی که یک و یا چند بار دچار آفتاب سوختگی شدید شدهاند، ریسک بروز این سرطان در آنها افزایش خواهد یافت.
۳. وجود خالهای زیاد و یا خالهای غیرمعمول:
فردی که بیش از ۵۰ خال در سطح بدن خود داشته باشد و یا دارای خالهای غیرمعمولی باشد، احتمال بروز بیماری در او بیشتر خواهد بود.
۴. سابقه خانوادگی ملانوما:
اگر یکی از نزدیکان مانند پدر، مادر، فرزندان و یا خواهر و برادر فردی به این بیماری مبتلا شده باشند، ریسک بروز این بیماری در آن شخص نیز بالا خواهد بود.
۵. ضعف سیستم ایمنی:
کسانی که سیستم ایمنی ضعیفی دارند، بیشتر از سایرین مبتلا به ملانوما میشوند. ضعف سیستم ایمنی در افرادی رخ میدهد که به واسطه بیماریها و عفونتهای مزمن و یا مصرف داروهای سرکوب کننده سیستم ایمنی به هر دلیلی، دچار این مشکل شدهاند.
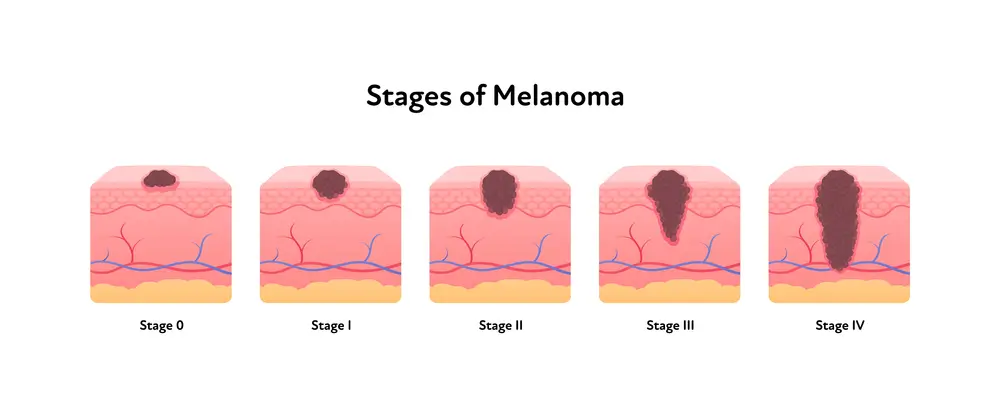
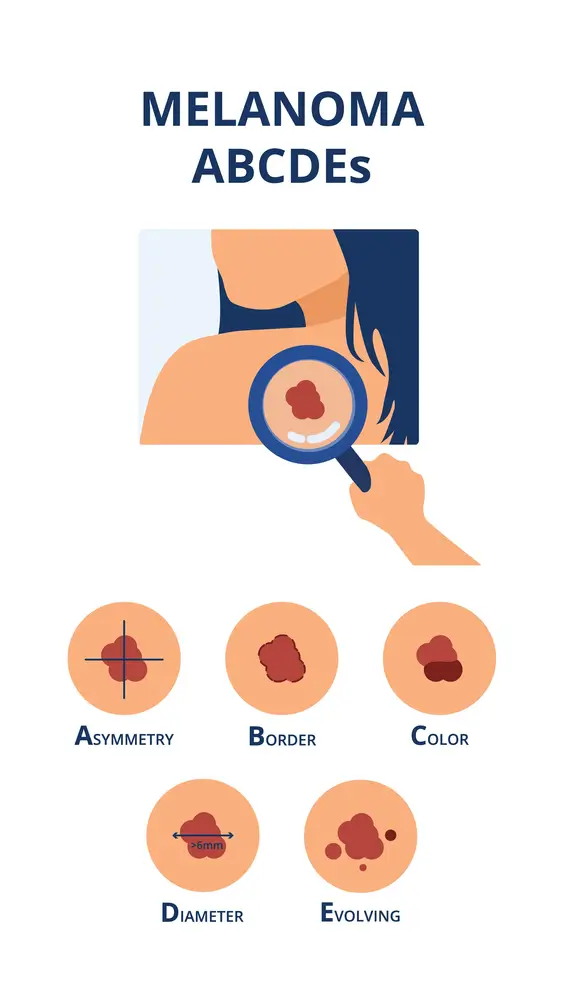
علائم سرطان پوست ملانوما
اولین علامت و نشانه آن معمولا بروز یک خال جدید و ایجاد تغییرات در ظاهر خالی است که قبلا وجود داشته است.
خالهای طبیعی به طور کلی گرد و یا بیضی شکل هستند و اندازه آنها بزرگتر از ۶ میلیمتر نخواهد بود اما اندازه خال، معیار قطعی برای تشخیص ملانوما نیست؛ چرا که اندازه خال طبیعی ممکن است بزرگتر از ۶ میلیمتر باشد و در عین حال خال سرطانی نیز میتواند کوچکتر باشد.
علائم و نشانههایی که اگر در خال به وجود بیاید نشان از بروز ملانوما دارد شامل:
- بزرگتر شدن اندازه خال
- تغییر شکل و ظاهر خال
- تغییر رنگ خال
- بروز خونریزی و سخت شدن بافت خال
- خارش و درد
همانطور که پیشتر گفته شد، ملانوم میتواند در هر نقطهای از بدن ایجاد شود اما احتمال بروز آن در نواحی پشت آقایان و در پای خانومها بیش از سایر قسمتهای بدن است.
همچنین ملانوما ممکن است زیر ناخن،کف پا، داخل دهان و یا در نواحی تناسلی نیز بروز پیدا کند اما احتمال آن بسیار کم است.
در کیسهای بسیار نادر، ملانوما در چشم نیز به وجود میآید به طوری که این بیماری معمولا قسمت پشتی چشم را درگیر میکند.
علاوه بر آن، امکان دارد سرطان ملانوم در عنبیه و یا زلالیه چشم نیز بروز پیدا کند و بروز نقاط تیره و یا تغییرات واضح در دید فرد، میتواند از علائم شاخص ملانومای چشم باشد.
به نقل از سایت Mayo Clinic، ملانوما جدیترین نوع سرطان پوست است که در سلولهای تولیدکننده ملانین، رنگدانهای که به پوست رنگ میدهد، ایجاد میشود. تشخیص زودهنگام ملانوما بسیار مهم است، زیرا درمان در مراحل اولیه میتواند موفقیتآمیز باشد. روشهای درمانی شامل جراحی برای برداشتن ملانوما، ایمونوتراپی، شیمیدرمانی، پرتودرمانی و درمانهای هدفمند میباشد.
پیشگیری از بروز ملانوما
مانند سایر بیماریها که میتوان از بروز آنها پیشگیری کرد، در برابر بروز بیماری ملانوما نیز میتوان از روشها و متودهای پیشگیری استفاده کرد.
این روشها شامل:
۱. دوری از خورشید در وسط روز:
تابش نور خورشید بین ساعت ۱۰ صبح تا ۴ بعدازظهر در قویترین حالت خود قرار دارد، بنابراین دوری از تابش مستقیم نور خورشید باعث کاهش آفتاب سوختگی و آسیبهای پوستی میشود که در این شرایط احتمال بروز ملانوما و سایر انواع سرطانهای پوستی نیز کاهش مییابد .
۲. مصرف کرم ضد آفتاب :
در افرادی که مدت زیادی را در فضای باز قرار میگیرند و در معرض تابش مستقیم نور خورشید هستند، استفاده از کرم ضد آفتاب میتواند بسیار مفید و سودمند باشد؛ چرا که این کرم از پوست در برابر اشعههای مضر فرابنفش محافظت کرده و ریسک بروز بیماریهای پوستی و آفتاب سوختگی را به حداقل میرساند.
۳. پوشیدن لباسهای محافظت کننده:
استفاده از لباسهای پوشیده برای پوشاندن دستها و پاها در برابر تشعشعات خورشید، از دیگر راههای جلوگیری و پیشگیری از بروز سرطان ملانوم میباشد.
۴. دوری از لامپهای برنزه کننده:
کسانی که احتمال بروز بیماریهای پوستی در آنها بالاست و رنگ پوست روشنی دارند، نباید از دستگاههای برنزه کننده استفاده کنند؛ چرا که استفاده از این دستگاهها، منجر به بروز سوختگیها و آسیبهای پوستی جبران ناپذیری خواهد شد.
۵. بررسی پوست:
بهتر است هرچند وقت یکبار پوست خود را از لحاظ تغییرات رنگ و یا ایجاد تودهها و لکههای پوستی مورد بررسی قرار دهید.
این عمل باعث میشود تا از بروز بیماریهای مختلف پوستی پیشگیری شده و یا با تشخیص سریع و به موقع، درمان مناسبی برای آن ارائه شود.
تشخیص سرطان ملانوم
آزمایشات و پروسههایی که برای تشخیص ملانوما به کار گرفته میشوند، شامل:
- معاینه فیزیکی:
پزشک در طول معاینه، سوالاتی در مورد سابقه بیماری قبلی از فرد میپرسد و با بررسی پوست بیمار به دنبال علائم و نشانههای بروز ملانوم میگردد.
- نمونه برداری از بافت مشکوک:
برای بررسی اینکه آیا قسمتی از پوست سرطانی است یا خیر، پزشک توصیه میکند تا نمونهای از بافت موردنظر گرفته و برای بررسی بیشتر به آزمایشگاه فرستاده شود.
اینکه نوع نمونه برداری و میزان نمونه گرفته شده چقدر باشد با وضعیت بیماری فرد ارتباط مستقیم دارد.
تکنولوژیهای نوین در تشخیص ملانوما
در دهههای اخیر، تشخیص ملانوما با پیشرفتهای قابل توجهی در تکنولوژیهای تصویربرداری و استفاده از بیومارکرها همراه بوده است. این تکنولوژیها به پزشکان امکان میدهند تا با دقت بیشتر و سرعت بالاتری نسبت به گذشته، تغییرات پوستی مشکوک به ملانوما را شناسایی کنند. استفاده از این روشهای پیشرفته، افزایش شانس تشخیص زودهنگام و در نتیجه بهبود نتایج درمانی بیماران را به همراه دارد.
تصویربرداری دیجیتال
یکی از نوآوریهای برجسته در این زمینه، تصویربرداری دیجیتال پوست (Digital Dermoscopy) است. این تکنیک با استفاده از دوربینهای پیشرفته و نرمافزارهای تحلیل تصویر، امکان بررسی دقیقتر و عمقیتر ساختارهای پوستی را فراهم میکند. تصاویر به دست آمده به پزشکان کمک میکنند تا ویژگیهای ملانوم مانند نامنظمیهای رنگ و شکل را بهتر تشخیص دهند.
توموگرافی پوست
تکنیک دیگر، توموگرافی پوست به روش اپتیکی (Optical Coherence Tomography – OCT) است که امکان مشاهدهی لایههای زیرین پوست را بدون نیاز به برش یا تهاجم فیزیکی فراهم میآورد. OCT با استفاده از نور برای ایجاد تصاویر سهبعدی از بافت پوست، به تشخیص سرطانهای پوستی در مراحل اولیه کمک میکند.
بیومارکرها
در کنار تصویربرداری، توسعه بیومارکرها نیز نقش کلیدی در تشخیص ملانوما ایفا میکند. بیومارکرها موادی هستند که در بدن تولید میشوند و میتوانند نشاندهنده وجود بیماری یا واکنشهای بیولوژیکی به شرایط خاص باشند. پزشکان با بررسی سطوح بیومارکرها میتوانند حضور و پیشرفت ملانوما را با دقت بیشتری تشخیص دهند.
ترکیب روشهای تشخیصی
پیشرفتهای اخیر شامل ترکیب این تکنولوژیها با یکدیگر برای افزایش دقت تشخیص است. برای مثال، ترکیب تصویربرداری دیجیتال با تجزیه و تحلیل بیومارکرها میتواند به شناسایی ملانوما در مراحل بسیار اولیه کمک کند، قبل از اینکه علائم ظاهری قابل توجهی بروز کنند.
چشمانداز آینده
آینده تشخیص ملانوما به سمت استفاده از هوش مصنوعی و یادگیری ماشینی پیش میرود، جایی که الگوریتمهای پیشرفته قادر به تحلیل دادههای تصویربرداری و بیومارکرها برای تشخیص سریعتر و دقیقتر خواهند بود. این پیشرفتها امکان پذیرش رویکردهای پیشگیرانهتر و شخصیسازی شدهتر در مدیریت سلامت پوست را فراهم میآورد و به بهبود چشمگیر در نتایج بیماران منجر خواهد شد.
درمان ملانوما
بهترین روش درمانی برای درمان، ارتباط مستقیمی با اندازه، وخامت سرطان، میزان سلامت عمومی بیمار و ترجیح خود شخص دارد.
برای درمان ملانوماهایی که در مراحل اولیه قرار دارند، از عمل جراحی برای برداشتن کل سطح درگیر استفاده میشود البته در مواقعی، در حین انجام پروسه بایوپسی، کل بافت بیمار توسط متخصص برداشته میشود که در این صورت دیگر نیازی به انجام عمل جراحی نخواهد بود.
اگر سرطان ملانوم سایر قسمتهای بدن را نیز درگیر کند، اقدامات درمانی زیر میتوانند کمک کننده باشند:
۱. اگر بیماری به گرههای لنفاوی مجاور متاستاز کند، جراح گرههای لنفاوی درگیر را خارج میکند. متودهای درمانی تکمیلی نیز در ادامه مورد نیاز خواهند بود.
۲. ایمونوتراپی:
این درمان معمولا بعد از اتمام عمل جراحی، برای ملانومایی که متاستاز دادهاند و گرههای لنفاوی اطراف را درگیر کردهاند، توصیه میشود. زمانی که بافت ملانوم را نمیتوان به وسیله جراحی به طور کامل از خارج کرد، از ایمونوتراپی به صورت تزریق مستقیم به ملانوما استفاده میشود.
۳. درمان هدفمند:
پیش از شروع درمان، تستهایی بر روی سلولهای ملانوما انجام میشود تا مشخص شود که این درمان موثر خواهد بود یا خیر. این متود درمانی در مواقعی استفاده میشود که سرطان به گرههای لنفاوی و سایر قسمتهای بدن منتشر شده باشد.
۴. رادیوتراپی:
از رادیوتراپی برای درمان ملانومایی که متاستاز داده است و یا سرطانی که با انجام عمل جراحی همچنان باقی مانده است، استفاده میشود تا به این وسیله بیماری کاملا از بین برود. از این متود میتوان برای کاهش علائم سرطان پوستی که متاستاز داده است نیز استفاده کرد.
۵. شیمی درمانی:
شیمی درمانی متودی است که داروهای ضد سرطانی به صورت خوراکی و یا تزریقی برای بیمار تجویز میشود. در این شرایط، داروهای شیمی درمانی به صورت مستقیم به محل ملانوم حرکت کرده و باعث نابودی سلولهای سرطانی میشوند.

روشهای نوین درمانی
درمانهای ژنتیکی
درمانهای ژنتیکی یکی از حوزههای نوظهور در مبارزه با ملانوما است. این درمانها با هدف قرار دادن تغییرات ژنتیکی خاصی که منجر به رشد و گسترش سلولهای سرطانی میشوند، طراحی شدهاند. به عنوان مثال، تکنیکهایی مانند CRISPR و RNAi به پزشکان امکان میدهند که جهشهای خاص در ژنهای مرتبط با ملانوما را هدف قرار دهند و آنها را تعدیل کنند، که این میتواند به کاهش رشد تومور و بهبود پاسخهای ایمنی بدن کمک کند.
واکسنهای ضد سرطان
واکسنهای ضد سرطان نیز بخش مهمی از راهکارهای درمانی نوین محسوب میشوند. این واکسنها با هدف تحریک سیستم ایمنی بدن برای حمله به سلولهای سرطانی توسعه یافتهاند. واکسنها میتوانند پروتئینهای خاصی را که توسط سلولهای سرطانی بیان میشوند شناسایی کرده و سیستم ایمنی را برای نابودی این سلولها ترغیب کنند. این رویکرد، بخصوص در ملانومایی که به سایر نقاط بدن گسترش یافته، میتواند بسیار مؤثر باشد.
تکنیکهای نوین جراحی
تکنیکهای جراحی نیز با استفاده از فناوریهای پیشرفته تکامل یافتهاند. روشهایی مانند جراحی میکروگرافیک (Mohs surgery) که به طور دقیق ترمیم پوست را با حفظ بیشترین مقدار بافت سالم امکانپذیر میسازد. همچنین، استفاده از رباتهای جراحی در انجام عملهای دقیقتر و کاهش زمان بهبودی پس از عمل به کار رفته است که این تکنولوژیها به کاهش خطر عوارض جراحی و افزایش دقت عمل کمک میکند.
چشمانداز آینده
آینده درمان ملانوما شاهد همگرایی تکنولوژی و پزشکی خواهد بود. توسعه درمانهای هدفمند و شخصیسازی شده بر اساس ویژگیهای بیولوژیکی و ژنتیکی هر بیمار، پتانسیل تغییر دیدگاههای ما نسبت به سرطان و درمان آن را دارد. این پیشرفتها نه تنها میتوانند به افزایش نرخ بهبودی بیماران کمک کنند، بلکه میتوانند کیفیت زندگی بیماران را نیز به طور چشمگیری بهبود بخشند.
مدیریت پس از درمان ملانوما
مدیریت پس از درمان ملانوما یک جزء حیاتی در روند بهبودی بیماران است. پس از اتمام درمانهای اولیه، بیماران نیازمند نظارت مداوم برای تشخیص زودهنگام هرگونه عود بیماری هستند. این دوره شامل معاینات منظم پوستی، آزمایشهای تصویربرداری و بررسیهای دورهای خون است تا اطمینان حاصل شود که هیچ نشانهای از بازگشت سرطان وجود ندارد.
برنامهریزی برای معاینات منظم
برنامهریزی برای معاینات منظم پس از درمان باید با توجه به شدت بیماری و دستورالعملهای پزشکی تنظیم شود. این معاینات ممکن است شامل مشاورههای دورهای با متخصص پوست، انکولوژیست و دیگر متخصصان مراقبتهای بهداشتی باشد. هدف از این معاینات، ارزیابی سلامت عمومی بیمار و تشخیص علائم هشداردهنده احتمالی عود سرطان است.
توجه به سلامت روان
توجه به سلامت روان بیماران در دوره پس از درمان بسیار مهم است. تجربه سرطان میتواند استرسزا باشد و اثرات طولانیمدت روی سلامت روانی فرد داشته باشد. حمایتهای روانشناختی مانند مشاوره و گروههای پشتیبانی میتواند به بیماران کمک کند تا با احساسات خود مانند ترس از عود، اضطراب و افسردگی مقابله کنند.
تغییرات در سبک زندگی
بخش مهمی از مدیریت پس از درمان شامل تغییرات در سبک زندگی است که میتواند به حفظ سلامت بلندمدت کمک کند. این تغییرات شامل حفاظت از پوست در برابر نور خورشید، تغذیه سالم، حفظ وزن سالم و اجتناب از استعمال دخانیات است. این توصیهها به کاهش ریسک عود سرطان و بهبود کلی سلامتی کمک میکنند.
مدیریت خطرات بلندمدت
بیمارانی که درمان ملانوما را پشت سر گذاشتهاند، ممکن است در معرض خطرات بلندمدت خاصی باشند که نیاز به مدیریت دارد. مثلاً، برخی از درمانها میتوانند اثرات جانبی دیررس ایجاد کنند که نیاز به نظارت و مداخلات پزشکی دارند. بررسی این خطرات و مدیریت آنها به صورت فعال از اهمیت بالایی برخوردار است.
آموزش بیمار و خانواده
آموزش بیماران و خانوادههای آنها درباره نشانههای عود ملانوما و اهمیت مراقبتهای پس از درمان ضروری است. این آموزشها میتوانند شامل شناسایی تغییرات جدید پوستی، چگونگی انجام خودآزماییهای منظم پوست و دیگر نکات مربوط به سلامت باشند. افزایش آگاهی بیماران و خانوادهها به آنها کمک میکند تا در صورت مشاهده هرگونه علامت مشکوک، به سرعت اقدامات لازم را انجام دهند.
حمایت روانی و اجتماعی ملانوما
حمایت روانی و اجتماعی برای بیماران مبتلا به ملانوما و خانوادههای آنها بسیار حیاتی است، زیرا تشخیص سرطان میتواند تأثیرات قابل توجهی بر سلامت روان و کیفیت زندگی آنها داشته باشد. در اینجا به برخی از جنبههای کلیدی این حمایت پرداخته شده است:
اهمیت حمایت روانشناختی
مواجهه با تشخیص ملانوما میتواند احساسات شدیدی از جمله ترس، اضطراب، و افسردگی ایجاد کند. حمایت روانشناختی از طریق مشاورههای فردی، گروهی یا خانوادگی میتواند به بیماران کمک کند تا بهتر با این احساسات کنار بیایند و استراتژیهای مقابلهای مؤثرتری را توسعه دهند.
گروههای پشتیبانی
گروههای پشتیبانی به بیماران فرصت میدهند تا با دیگرانی که تجربیات مشابهی دارند تبادل نظر کنند و از تجارب و داستانهای یکدیگر درس بگیرند. این گروهها میتوانند به صورت حضوری یا آنلاین برگزار شوند و اغلب توسط متخصصین بهداشت روان رهبری میشوند.
حمایت از خانوادهها
خانوادههای بیماران نیز نیاز به حمایت دارند، زیرا آنها نیز تحت تأثیر تشخیص سرطان قرار میگیرند. برنامههای مشاورهای خانوادگی میتوانند به افزایش درک متقابل و حمایت بین اعضای خانواده کمک کنند و به آنها امکان میدهند که نقش فعالتری در فرایند مراقبت و بهبودی بیمار ایفا کنند.
برنامههای آموزشی
برنامههای آموزشی که توسط مراکز درمانی، بیمارستانها و سازمانهای مربوط به سرطان ارائه میشوند، میتوانند به بیماران و خانوادههایشان کمک کنند تا دانش خود را در مورد ملانوما، گزینههای درمانی و روشهای مراقبت از خود افزایش دهند. این دانش میتواند به کاهش اضطراب و افزایش احساس کنترل بر بیماری کمک کند.
دسترسی به منابع
ارائه دسترسی به منابع مالی، اطلاعاتی و عاطفی به بیماران و خانوادههای آنها بسیار مهم است. سازمانهای مختلف میتوانند کمکهای مالی، راهنماییهای حقوقی و مشاورههای شغلی ارائه دهند که میتواند در کاهش بار مالی و اجتماعی ناشی از بیماری مؤثر باشد.
فعالیتهای بهبود کیفیت زندگی
برنامههایی که به بهبود کیفیت زندگی بیماران کمک میکنند، مانند یوگا، مدیتیشن، هنر درمانی و برنامههای ورزشی، میتوانند به کاهش استرس و بهبود سلامت جسمی و روانی بیماران کمک کنند. این فعالیتها میتوانند به عنوان بخشی از یک برنامه جامع مدیریت پس از درمان ارائه شوند تا به بیماران کمک کنند تا با زندگی پس از سرطان سازگار شوند.
کلام آخر
در پایان، درک عمیقتر ملانوما و تاثیرات آن بر سلامت پوست بیش از پیش نشان میدهد که چرا آگاهی و پیشگیری اهمیت ویژهای دارند. با پیشرفتهای علمی و تکنولوژیکی مداوم، امیدواریم که روزی بتوانیم شاهد پیشگیری کامل یا درمان قطعی برای این نوع سرطان پوستی باشیم.
تا آن زمان، ما به عنوان افراد جامعه، پزشکان، و محققان باید تلاش کنیم تا با ارتقاء دانش عمومی، به کاهش بروز این بیماری کمک کنیم و زندگیهای بیشتری را نجات دهیم. به یاد داشته باشیم که هر قدم کوچک در مسیر آگاهی و پیشگیری، میتواند تأثیر بزرگی در بهبود سلامت و کیفیت زندگی افراد داشته باشد. با همکاری و تعهد به یادگیری و اقدام، میتوانیم امید را در برابر ملانوما زنده نگه داریم.
شاید کلیشهای باشد اما بدانید سرطان پایان مسیر نیست، چیزی که در این مسیر مهم است روحیهی جنگندگی و امید شما به بهبودی است، پس امیدوار و قوی بمانید.
هدف ما در سایت بای بای سرطان این است که شما بتوانید امیدتان را تا زمان بهبودی از بیماری زنده نگه دارید.