یکی از درمانهای نوینی که میتواند طیف گستردهای از بیماریهای مزمن همچون سرطان را درمان کند، پیوند سلولهای بنیادی است. همانطور که میدانید زمانی که اسم درمان به روش پیوند سلول های بنیادی به گوش میخورد، افراد ناخودآگاه به یاد پیوند مغز استخوان که یکی از منابع مهم و اصلی سلولهای بنیادی است، میافتند اما لازم به ذکر است که این سلولها از منابع دیگری نیز قابل تهیه هستند که در ادامهی این مقاله بای بای سرطان به این موضوع و همچنین نحوه انجام پروسهی پیوند سلولهای بنیادی جهت درمان سرطان میپردازیم.
پیوند سلول های بنیادی چیست؟
سلول های بنیادی، سلولهای خاصی هستند که میتوانند رشد و تکثیر شوند و همچنین این قابلیت را دارند که به انواع مختلفی از سلولهایی که مورد نیاز بدن است، تغییر کنند.
در حقیقت، انواع مختلفی از سلول های بنیادی در نقاط مختلف بدن وجود دارند.
سلول های بنیادی خونساز میتوانند موجب تولید گلبولهای قرمز شوند اما بروز سرطان و انجام درمانهای سرطانی، میتوانند آسیبهای شدیدی به سلول های بنیادی خونساز بزنند.
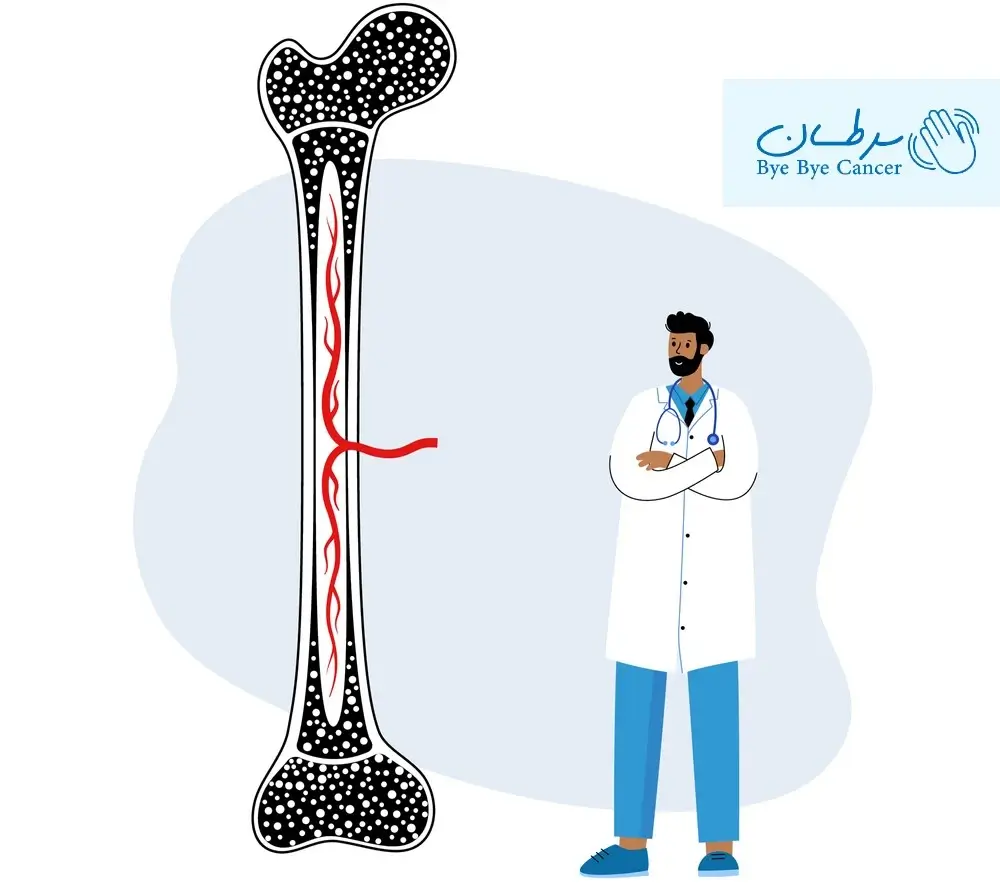
مغز استخوان که بافتی نرم و اسفنجی است، محل اصلی ذخیره و نگهداری از سلول های بنیادی خونساز میباشد.
هنگامی که این سلول های بنیادی آسیب میبینند، تولیدات سلولهای قرمز خون، سلولهای سفید خون و پلاکتها متوقف میشود و بدن در شرایط بحرانی قرار میگیرد؛ چرا که این سلولها، نقش مهم و حیاتی در حفظ سلامت بدن دارند.
پیوند مغز استخوان یا همان پیوند سلول های بنیادی، پروسهای درمانی است که در آن سلول های بنیادی سالم جایگزین سلولهای تخریب شده قبلی خواهند شد.
به نقل از سایت جانز هاپکینز مدیسین، پیوند مغز استخوان (BMT) یک روش درمانی ویژه برای بیماران مبتلا به برخی سرطانها یا بیماریهای دیگر است. در این روش، سلولهای بنیادی که معمولاً در مغز استخوان یافت میشوند، جمعآوری، فیلتر و سپس به خود بیمار یا فرد دیگری تزریق میشوند. هدف از پیوند مغز استخوان، جایگزینی سلولهای مغز استخوان بیمار با سلولهای سالم است تا عملکرد طبیعی خونسازی و سیستم ایمنی بازگردانده شود.
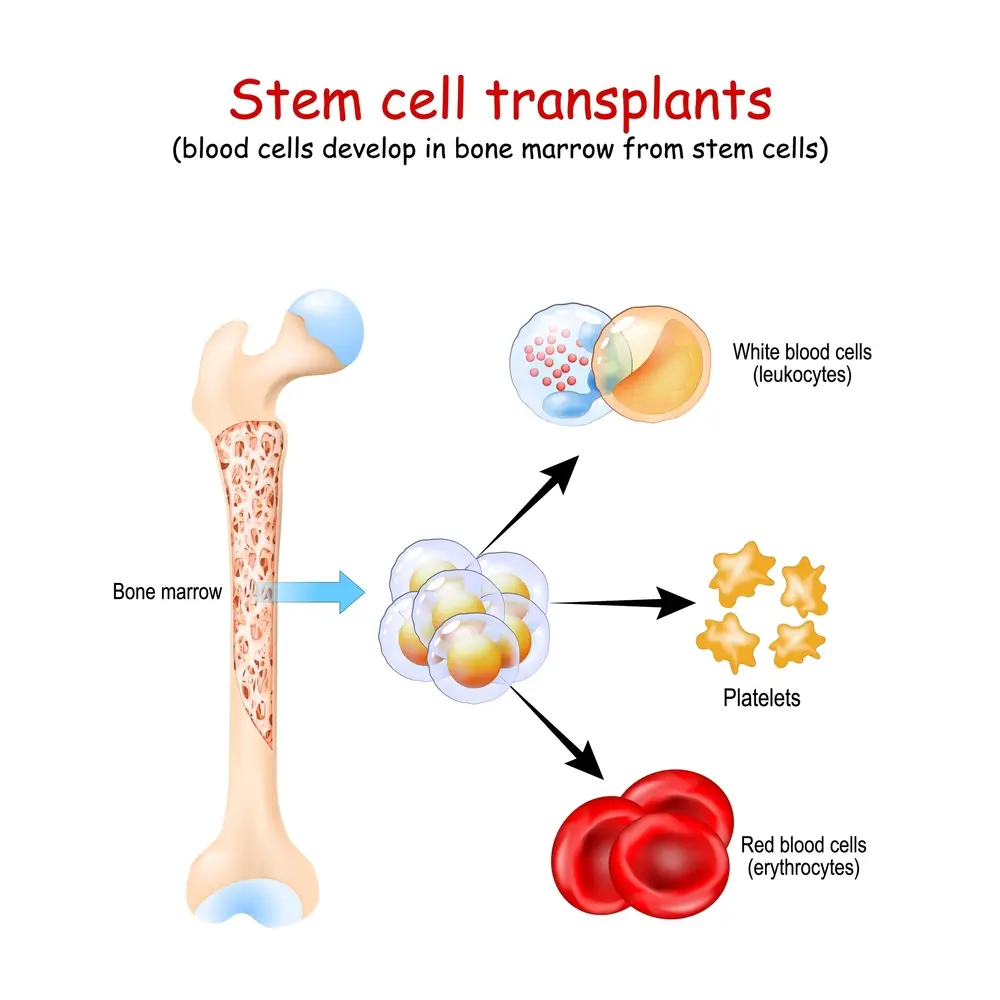
پیوند سلول های بنیادی دارای دو روش اصلی و پرکاربرد است:
1- پیوند اتولوگ:
سلولهای مورد استفاده در این روش، از بدن خود بیمار گرفته میشوند. در بعضی از سرطانها، فرد تحت درمان با دوز بالایی از شیمی درمانی و رادیوتراپی قرار میگیرد اما استفاده از دوز بالا در این روشها، باعث آسیب مغز استخوان و سیستم ایمنی شخص میشود.
به همین دلیل است که متخصصین قبل از آغاز پروسه پیوند مغز استخوان، سلول های بنیادی بیمار را از بدن او خارج میکنند تا در صورت آسیب دیدگی بتوانند از این سلولها در فرآیند پیوند سلول های بنیادی استفاده کنند.
بعد از اتمام شیمی درمانی، سلولهای خارج شده به بدن فرد بازگردانده میشوند تا باعث احیا سیستم ایمنی و تولید دوباره عوامل مبارزه کننده با عفونتها شود.
۲- پیوند آلوژنیک:
سلول های بنیادی مورد استفاده در پیوند آلوژنیک، از بدن شخص دیگری که به نوعی اهدا کننده این سلولها است، تهیه میشود.
سلول های بنیادی فرد اهدا کننده، پس از اتمام پروسهی درمان با شیمی درمانی و پرتو درمانی، به بدن بیمار منتقل میشوند.
اولین و مهمترین قدم در انجام پیوند سلول های بنیادی، پیدا کردن اهدا کنندهای است که پروتئینهای خونی یا آنتی ژنهای سطح گلبولهای قرمزش با پروتئینهای بدن بیمار از شباهت بالایی برخوردار باشد.
خواهران و بردارانی که از یک والدین هستند، به عنوان اولین گزینه برای پیوند سلول های بنیادی در نظر گرفته میشوند.
اگر در مواردی پروتئینهای اهدا کننده و بدن بیمار همخوانی نداشته نباشد، بیمار دچار عارضهای به نام GVHD (بیماری پیوند علیه میزبان) میشود که در این شرایط، سلولهای پیوند داده شده به سلولهای بدن بیمار حمله میکنند.
در این نوع از پیوند مغز استخوان، اتمام پروسه درمان سرطان زمانی صورت میگیرد که سلولهای بنیادی پیوند زده شده، بافت سرطانی و غیرطبیعی باقی مانده را شناسایی کرده و آنها را از بین ببرد.
پیوند مغز استخوان برای سرطان خون
گفتیم که سلولهای بنیادی یا میتواند از بدن خود بیمار باشد و یا توسط شخص واجد شرایطی اهدا شده باشد.
از این متود برای درمان سرطانهایی نظیر سرطان خون، سرطان مغز استخوان، سرطان لنفوم و سایر بیماریهایی که خون و مغز استخوان را تحت تاثیر قرار میدهند، استفاده خواهد شد.
شرایط پیوند سلول های بنیادی
روند پیوند سلول های بنیادی به این صورت است که هم فرد اهدا کننده و هم فردی که تحت پیوند قرار میگیرد نیازمند داشتن آمادگیهای خاصی هستند.
آمادگیهای لازم برای فرد دریافت کننده پیوند مغز استخوان شامل موارد زیر خواهد بود:
- قبل از انجام پیوند سلول های بنیادی، ارزیابی گستردهای توسط تیم انجام دهنده پیوند سلمغز استخوان انجام میشود و سایر درمانهای موجود نیز از لحاظ مزایا و معایبی که برای فرد در پی دارند، توسط تیم مراقبتی مورد بررسی قرار میگیرند.
- سابقه پزشکی کاملی از بیمار گرفته میشود و همچنین معاینات فیزیکی و تستهای آزمایشگاهی و پاراکلینیکی بیشتری برای بررسی عملکرد ارگانها و فاکتورهای خونی بیمار توسط پزشک درخواست میشود.
- بیمار تا ۱۰ روز قبل از انجام پیوند سلول های بنیادی، به صورت مداوم به مرکز درمانی مراجعه میکند تا اقدامات لازم مثل هیدراتاسیون، ارزیابی سلامت بیمار، برقراری CV لاین (کتتر ورید مرکزی) و سایر آمادگیهای لازم انجام شود. لازم به ذکر است که کلیه فرآوردههای خونی و داروهای مورد نیاز، از طریق سی وی لاین به بیمار داده میشود.
- برای انجام پیوند آلوژنیک، پیدا کردن اهدا کننده مناسب در اولویت اقدامات اساسی است. پیداکردن اهدا کننده مناسب پروسهای چالش برانگیز و طولانی است، به خصوص اگر بیمار خواهر یا برادری نداشته باشد.
در صورت پیدا شدن اهدا کنندهای که پروتئینهای خون او با بیمار مطابقت داشته باشد، پروسه پیوند سلول های بنیادی در اسرع وقت برای بیمار انجام خواهد شد.

آمادگیهای لازم برای اهداکننده مغز استخوان
همانطور که پیشتر گفته شد، علاوه بر بیمار فرد اهدا کننده سلولهای بنیادی نیز نیازمند انجام اقدامات و آمادگیهای لازم قبل از پروسه پیوند مغز استخوان میباشد که در ادامه به آنها اشاره میکنیم:
- منابع و افرادی که میتوان از طریق آنها سلولهای بنیادی لازم برای پیوند مغز استخوان را به دست آورد شامل، خواهر و یا برادر بیمار، والدین و یا اطرافیان بیمار، اشخاص غریبه، سلولهای بند ناف از اقوام و یا افراد غریبه هستند.
- اگر ثابت شود که فرد اهدا کننده پتانسیلهای لازم برای پیوند سلول های بنیادی را دارا است، تستهای لازم
توسط پزشک متخصص انجام خواهد شد.
تستهایی که انجام میشود دربردارندهی تستهای ارزیابی میزان سلامت فرد اهدا کننده از نظر قرار گرفتن در معرض ویروسها و آنالیزهای ژنتیکی تا میزان تطابق پروتئینهای سطح سلولهای بدن هر دو فرد خواهد بود؛ پس از تایید این موارد توسط پزشک، توضیحات لازم درباره نحوه انجام پیوند سلول های بنیادی در اختیار فرد قرار خواهد گرفت.
- پس از تایید تطابق، پروسه برداشت سلولهای بنیادی توسط پزشک متخصص انجام میشود.
این فرآیند با استفاده از وارد کردن سوزنی بلند در وسط بافت نرم استخوان و برداشت سلولهای بنیادی لازم از استخوان فرد اهدا کننده، انجام میشود.
در مواقعی ممکن است از سلولهای خونی فرد اهدا کننده نیز نمونهگیری انجام شود که البته از بین این دو روش، اهدای سلولهای بنیادی خون شایعتر و کاربردیتر است.
همچنین در حال حاضر با پیشرفت تکنولوژی، زمان تولد نوزاد، از بند ناف او نمونههایی گرفته میشود تا از سلولهای بنیادی آن در مواقع ضروری استفاده شود.

درمانهای تکمیلی پس از پیوند: استراتژیهای نوین
پس از انجام پیوند سلولهای بنیادی، استفاده از درمانهای تکمیلی برای بهبود نتایج درمان و کاهش عوارض جانبی اهمیت زیادی دارد. این درمانها شامل استراتژیهای جدید دارویی و غیردارویی است که به مدیریت بیماری پیوند علیه میزبان (GVHD) کمک کرده و به بازیابی سریعتر سیستم ایمنی بیمار میانجامد.
استفاده از داروهای جدید برای مدیریت GVHD
یکی از چالشهای اصلی پس از پیوند آلوژنیک، مدیریت بیماری پیوند علیه میزبان است. داروهای جدیدی مانند ایمنوساپرسیوها و ترکیبات تعدیلکننده پاسخ ایمنی به تازگی توسعه یافتهاند که به کنترل واکنشهای ایمنی کمک کرده و احتمال بروز GVHD را کاهش میدهند. این داروها به پزشکان امکان میدهند تا به طور خاص تر و هدفمند تر این بیماری را کنترل کنند.
فناوریهای پیشرفته در مدیریت ایمنی
علاوه بر داروهای سنتی، استفاده از تکنیکهای بیوتکنولوژیکی و فناوریهای نانو برای ایجاد راهکارهای درمانی موثرتر و کمعارضهتر در دست بررسی است. این فناوریها میتوانند به طور دقیقتری سیستم ایمنی بیمار را هدف قرار دهند و از واکنشهای شدید ایمنی جلوگیری کنند.
نقش تغذیه و مدیریت استرس
تغذیه مناسب و مدیریت استرس نیز نقش مهمی در بهبودی بیماران پس از پیوند دارند. رژیمهای غذایی غنی از مواد مغذی و آنتیاکسیدانها میتوانند به تقویت سیستم ایمنی و سرعت بخشیدن به فرآیند بهبودی کمک کنند. همچنین، برنامههای مدیریت استرس و مدیتیشن میتوانند به کاهش سطوح استرس که میتواند بر عملکرد ایمنی تأثیر بگذارد، کمک کنند.
مداخلات فیزیوتراپی و توانبخشی
برنامههای فیزیوتراپی و توانبخشی نیز بخش مهمی از فرآیند بهبودی بیماران پس از پیوند هستند. این برنامهها به بازیابی قدرت و عملکرد فیزیکی کمک کرده و از طریق تقویت عمومی بدن، به بهبود کلی سلامت بیماران کمک میکنند.
نقش تیم درمانی چندتخصصی
در نهایت، نقش تیم درمانی چندتخصصی در مدیریت جامع بیماران پس از پیوند بسیار حیاتی است. این تیم شامل پزشکان، پرستاران، متخصصان تغذیه، روانشناسان، و فیزیوتراپها است که هر یک از زوایای مختلف به حمایت از بیمار میپردازند.
با پیشرفت در درمانهای تکمیلی و استراتژیهای جامع پس از پیوند، امکان بهبود نتایج درمانی برای بیماران به طور قابل توجهی افزایش یافته است. این تکنیکها و استراتژیها به طور مستمر در حال توسعه و بهبود هستند، و امیدواریم که آینده در این زمینه حتی نتایج بهتری را به همراه داشته باشد.
عوارض پیوند مغز استخوان
در ادامه به مشکلات و عوارضی که ممکن است در طول پروسه و یا بعد از اتمام پروسه پیوند سلولهای بنیادی رخ دهد، اشاره میکنیم. باید بدانید که عوارض ذکر شده ممکن است در هر فردی متفاوت ظاهر شود:
۱- عفونت:
عفونتها شایعترین عارضه در اشخاصی هستند که دچار بیماریهای مزمن در مغز استخوان هستند و اغلب این عفونتها منشاء باکتریایی دارند.
عفونتهای به وجود آمده منجر به طولانیتر شدن دوران نقاهت و بستری شدن بیمار در بیمارستان میشود لذا از داروهای آنتی بیوتیک و سایر داروهای تقویت کننده سیستم ایمنی برای جلوگیری از بروز عفونت در بیمار استفاده میشود.
۲- کاهش پلاکت و گلبولهای قرمز:
ترمبوسایتوپنی و آنمی از نتایج عملکرد ضعیف و یا پیوند ناموفق مغز استخوان است که میتواند بسیار خطرناک و تهدید کننده حیات باشد. از طرف دیگر، کمبود پلاکت میتواند باعث بروز خونریزیهایی در ریه، دستگاه گوارش و مغز شود.
۳- درد:
دردهای ناحیه دهان و دستگاه گوارشی بعد از انجام این پروسه شایع هستند.
۴- اضافه بار مایع:
عارضه ذکر شده میتواند باعث بروز مشکلاتی همچون پنومونی، آسیبهای کبدی و فشار خون بالا شود. علت بروز این مشکل، عدم توانایی کلیهها در کنترل و هدایت مقدار مایعات تزریقی به بدن است.
۵- دیسترسهای تنفسی:
از دیگر عوارض پیوند مغز استخوان، مشکلات تنفسی است که به واسطه عفونتها، اضافه بار مایعات، التهابات مجاری هوایی رخ میدهد و بسیار خطرناک و کشنده است.
۶- آسیب ارگانها:
کبد و قلب ارگانهایی هستند که ممکن است دچار آسیبهای دائمی و یا موقت در طول پیوند مغز استخوان شوند. این آسیبها به واسطه برو عفونتهای شدید، دوزهای بالای داروهای شیمی درمانی، رادیوتراپی و یا اضافه بار مایع ایجاد میشود.
۷- ناموفق بودن پیوند:
یکی از بزرگترین مشکلاتی که ممکن است بعد از انجام پروسه پیوند اتفاق بیوفتد، ناموفق بودن پیوند سلولهای بنیادی است که این امر ممکن است به واسطه بروز عفونتها، عود مجدد سرطان در آن ناحیه و یا کم بودن قدرت سلولهای بنیادی اهدا شده جهت ایجاد پیوند، حاصل شود.
علل ایجاد عوارض ناشی از پیوند سلول های بنیادی
این پروسه درمانی همانند سایر روشهای درمان سرطان، عوارض جانبی دارد که با توجه به عوامل زیر عارضهای که بروز میکند نیز میتواند متفاوت باشد:
- نوع پیوند سلول بنیادی که صورت گرفته است.
- نوع بیماری که برای درمان آن باید پیوند سلولهای بنیادی انجام شود.
- رژیم آماده سازی بیمار
- سن و سلامت عمومی فرد متقاضی پیوند
- میزان تطابق سلولها بین اهدا کننده و دریافت کننده
- وجود عوارض شدید
روشهای جدید برای کاهش عوارض جانبی در درمانهای پیوند سلولهای بنیادی
پیوند سلولهای بنیادی، هرچند که یکی از قدرتمندترین روشهای درمانی برای بیماریهای خاص مانند سرطان خون است، میتواند با عوارض جانبی جدی همراه باشد. پژوهشهای اخیر به دنبال کشف روشهایی برای کاهش این عوارض هستند تا ایمنی و کارایی درمانها را بهبود ببخشند.
تکنولوژیهای هدفمند در درمان
یکی از راهبردهای اصلی در کاهش عوارض جانبی، استفاده از تکنولوژیهای هدفمند در درمان است. این روشها شامل داروهایی هستند که میتوانند به طور خاص سلولهای سرطانی یا بیمار را هدف قرار دهند بدون آنکه به سلولهای سالم آسیب برسانند. به عنوان مثال، توسعه داروهای جدید که روی مسیرهای سیگنالینگ خاص در سلولهای سرطانی تأثیر میگذارند، به کاهش آسیب به بافتهای سالم و کاهش عوارض جانبی کمک میکند.
نانوتکنولوژی در دارورسانی
نانوتکنولوژی یکی دیگر از زمینههای وعدهدار در کاهش عوارض جانبی است. این فناوری امکان میدهد تا داروها به طور مستقیم به محل مورد نظر در بدن رسانده شوند، که این امر باعث میشود تاثیرات دارو به شکل موثرتری صورت گیرد و کمترین آسیب به سایر نقاط بدن وارد آید. نانوذرات میتوانند به عنوان حاملهای دارویی عمل کرده و با دقت بالا به بافتهای هدف دارورسانی کنند.
پیشرفتها در پروتکلهای پیشدرمانی
پیش از انجام پیوند سلولهای بنیادی، پروتکلهای پیشدرمانی نیز مورد بازنگری و بهبود قرار گرفتهاند تا ریسک عفونت و آسیب به ارگانها کاهش یابد. این شامل استفاده از رژیمهای دارویی جدید و تکنیکهای تهیه بدن است که به کاهش بار بیماری و تقویت سیستم ایمنی کمک میکند، در نتیجه بدن آمادهتری برای مقابله با عوارض پیوند خواهد داشت.
استفاده از دادههای بزرگ برای پیشبینی عوارض جانبی
فناوریهای داده بزرگ و یادگیری ماشین نیز در این زمینه نقش بسزایی دارند. با تجزیه و تحلیل دادههای بیماریهای قبلی و پاسخهای بیماران به درمانهای مختلف، میتوان پروتکلهای درمانی را به گونهای سفارشی سازی کرد که ریسک عوارض جانبی کاهش یابد و نتایج بهبود یابد.
با پیشرفتهای جاری در فناوری و دارورسانی، آینده درمانهای پیوند سلولهای بنیادی با کاهش قابل توجه در عوارض جانبی همراه خواهد بود. این پیشرفتها به متخصصان امکان میدهند که درمانهای ایمنتر و مؤثرتری را ارائه دهند، که به نوبه خود کیفیت زندگی بیماران را بهبود میبخشد و نتایج درمانی را بهبود میدهد.
تکنولوژیهای جدید در جمعآوری و ذخیرهسازی سلولهای بنیادی
در سالهای اخیر، پیشرفتهای چشمگیری در زمینه تکنیکهای جمعآوری و ذخیرهسازی سلولهای بنیادی صورت گرفته است. این تکنولوژیهای نوین به خصوص در کاهش تهاجمی بودن روشها و افزایش راحتی بیماران نقش بسزایی داشتهاند. استفاده از دستگاههای خودکار و فناوریهای پیشرفته به پزشکان امکان میدهد تا با دقت بیشتری سلولها را جمعآوری کنند، در حالی که ریسک ناراحتی یا عوارض جانبی را به حداقل میرسانند.
تکنیکهای جمعآوری خودکار
یکی از مهمترین نوآوریها در این زمینه، استفاده از دستگاههای خودکار برای جمعآوری سلولهای بنیادی است. این دستگاهها با استفاده از الگوریتمهای پیچیده و سنسورهای دقیق، قادر به تشخیص و جداسازی سلولهای بنیادی از دیگر سلولها در نمونههای خون یا مغز استخوان هستند. این روش نه تنها سرعت عمل را افزایش میدهد، بلکه کارایی جمعآوری را نیز بهبود میبخشد.
کاهش تهاجمی بودن
روشهای کمتر تهاجمی در جمعآوری سلولهای بنیادی، مانند استفاده از تکنیکهای مینیمالی اینویزیو (Minimally Invasive)، به طور قابل توجهی درد و ناراحتی بیماران را کاهش دادهاند. این تکنیکها، که شامل نمونهبرداری از خون محیطی و استفاده از مواد محرک برای افزایش تعداد سلولهای بنیادی در جریان خون میشوند، ریسک عفونت و خونریزی را نیز کاهش میدهند.
فناوریهای پیشرفته در ذخیرهسازی
در کنار جمعآوری، ذخیرهسازی سلولهای بنیادی نیز تحت تأثیر فناوریهای جدید قرار گرفته است. استفاده از سیستمهای اتوماسیون پیشرفته و تکنیکهای کریوپرزرویشن بهینهشده، امکان ذخیرهسازی سلولها را برای مدت زمانهای طولانیتر و با کیفیت بهتر فراهم میآورد. این فناوریها اطمینان از حفظ قابلیت زیستی و توانایی سلولهای بنیادی برای استفاده در درمانهای آینده را میدهند.
بهبود نظارت و کنترل کیفی
فناوریهای جدید همچنین به بهبود نظارت و کنترل کیفی در طول فرآیندهای جمعآوری و ذخیرهسازی کمک کردهاند. سیستمهای مبتنی بر هوش مصنوعی قادر به تجزیه و تحلیل دادههای پیچیده بیولوژیکی هستند و میتوانند به سرعت ناهنجاریها را تشخیص دهند، که این امر امکان پیشبینی و مدیریت بهتر ریسکهای احتمالی را فراهم میآورد.
تاثیر بر نتایج درمانی
این پیشرفتها در تکنولوژیهای جمعآوری و ذخیرهسازی سلولهای بنیادی، تأثیر مستقیمی بر نتایج درمانی دارند. با افزایش کارایی و کیفیت سلولهای بنیادی موجود برای پیوند، پزشکان میتوانند شانس موفقیت درمانها را افزایش دهند و عوارض جانبی را به حداقل برسانند.
کلام آخر
در بای بای سرطان، ما باور داریم که هر قدمی که در جهت بهبود و ارتقای درمانهای پیشرفته مانند پیوند سلولهای بنیادی برداشته میشود، نه تنها به مبارزه با بیماری کمک میکند، بلکه روحیه و امید را در دل بیماران و خانوادههایشان زنده نگه میدارد. هدف ما این است که اطلاعات دقیق و بهروز را در اختیار شما قرار دهیم تا با آگاهی کامل، قدم در مسیر درمان بگذارید و در این سفر دشوار، هرگز تنها نباشید. به یاد داشته باشید، با پشتیبانی ما و تلاشهای مداوم جامعه پزشکی، شما قویتر از آنچه تصور میکنید هستید و همیشه امیدی برای بهبود وجود دارد.
شاید کلیشهای باشد اما بدانید سرطان پایان مسیر نیست، چیزی که در این مسیر مهم است روحیهی جنگندگی و امید شما به بهبودی است، پس امیدوار و قوی بمانید.
هدف ما در سایت بای بای سرطان این است که شما بتوانید امیدتان را تا زمان بهبودی از بیماری زنده نگه دارید.