آیا تا به حال درباره بیماری AML شنیدهاید؟
بیماری AML یا لوسمی حاد میلوئیدی یکی از خطرناکترین انواع سرطان خون است که به سرعت گسترش مییابد و میتواند جان بیمار را تهدید کند. این سرطان نادر بیشتر در سالمندان دیده میشود، اما کودکان و بزرگسالان جوان نیز از آن در امان نیستند. از علائم مبهمی مانند خستگی و کبودی گرفته تا عفونتهای مکرر و تبهای بیدلیل، بیماری AML با چهرههای متفاوتی ظاهر میشود و تشخیص زودهنگام آن نقش حیاتی در بهبود دارد.
در این مقاله از «بای بای سرطان»، بهطور جامع و علمی با بیماری AML، علل، انواع، روشهای تشخیص و گزینههای درمانی آن آشنا خواهید شد تا با آگاهی، ترس را کنار بگذارید و با قدرت برای سلامت خود یا عزیزانتان اقدام کنید.
بیماری AML چیست؟
لوسمی حاد میلوئیدی نوعی سرطان است که از مغز استخوان شروع میشود؛ مغز استخوان بخش داخلی نرم استخوانهای خاصی است که در آن سلولهای خونی جدید ساخته میشوند. بیماری AML میتواند به سرعت به خون و سایر قسمتهای بدن گسترش یابد و آن را به یک بیماری جدی و تهاجمی تبدیل کند.
بیماری AML زمانی اتفاق میافتد که ژنها یا کروموزومهای خاصی در مغز استخوان جهش مییابند و باعث تشکیل سلولهای خونی غیرطبیعی و تکثیر غیرقابل کنترل میشوند. این سلولهای غیرطبیعی سلولهای سالم را از بین میبرند و از عملکرد صحیح بدن جلوگیری میکنند. AML نادر است و هر سال حدود 4 نفر از هر 100000 بزرگسال را مبتلا میکند و تقریباً 1160 کودک هر سال تشخیص AML را دریافت میکنند. این بیماری عمدتاً افراد با سن 60 سال و بالاتر را تحت تأثیر قرار میدهد میتواند در بزرگسالان جوان و کودکان نیز دیده شود.
جدول مقایسهای بین AML و سایر انواع لوسمی
| ویژگیها | AML | ALL | CML | CLL |
|---|---|---|---|---|
| نوع سلول درگیر | سلولهای میلوئیدی | سلولهای لنفوئیدی | میلوئیدی مزمن | لنفوئیدی مزمن |
| سرعت پیشرفت | بسیار سریع | سریع | آهسته (مزمن) | بسیار آهسته |
| شایع در چه سنی | بالای ۶۰ سال، گاهی کودکان | بیشتر در کودکان | بیشتر در بزرگسالان | بیشتر در سالمندان |
| درمان استاندارد | شیمیدرمانی، پیوند مغز استخوان | شیمیدرمانی، گاهی پیوند | داروهای مهارکننده تیروزین کیناز | گاهی بدون درمان، کنترل تدریجی |
انواع بیماری AML
انواع مختلفی از بیماری AML وجود دارد که هر کدام بر انواع مختلفی از سلولهای خونی تأثیر میگذارد و نیاز به رویکردهای درمانی خاصی دارد. این زیرگروهها با بررسی سلولهای سرطانی زیر میکروسکوپ و جستجوی تغییرات در کروموزومها و جهش در ژنهای خاص تعیین میشوند:
- لوسمی میلوئیدی: این بیماری شایعترین زیرگروه AML است. این لوسمی بر سلولهایی که نوتروفیلها را تولید میکنند که یک نوع گلبول سفید است که به مبارزه با عفونت کمک میکند تأثیر میگذارد.
- لوسمی حاد مونوسیتی (AML-M5): این زیرگروه شامل سلولهایی میشود که مونوسیت که نوع دیگری از گلبولهای سفید خون است را تولید میکنند. مونوسیتها بخشی از سیستم ایمنی بدن هستند و به محافظت در برابر عفونتها کمک میکنند.
- لوسمی مگاکاریوسیتی حاد (AMLK): این زیرگروه نادر بر سلولهایی که گلبولهای قرمز خون یا پلاکتها را تولید میکنند تأثیر میگذارد. گلبولهای قرمز خون اکسیژن را در سراسر بدن حمل میکنند و پلاکتها به لخته شدن خون و توقف خونریزی کمک میکنند.
- لوسمی حاد پرومیلوسیتی (APL): این زیرگروه سرطان گلبولهای سفید نابالغ به نام پرومیلوسیتها را تحت تأثیر قرار میدهد. این سلولها به درستی رشد نمیکنند و منجر به تجمع سلولهای غیر طبیعی میشود.
به نقل از سایت Cleveland Clinic: لوسمی میلوئیدی حاد اغلب بهسرعت گسترش مییابد و تشخیص زودهنگام میتواند تفاوت زیادی در روند درمان ایجاد کند.
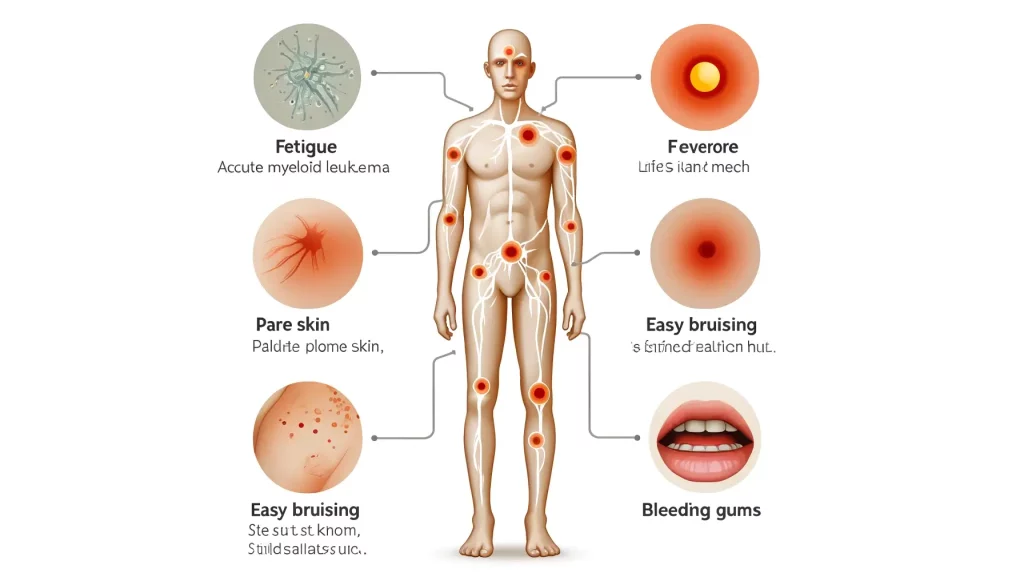
علائم بیماری AML
علائم بیماری AML میتواند از فردی به فرد دیگر بسیار متفاوت باشد، اما اغلب به صورت نامحسوس شروع میشود و شبیه علائم سرماخوردگی یا آنفولانزا است. این علائم با پیشرفت بیماری محسوستر میشوند و میتوانند به طور قابل توجهی بر زندگی روزمره تأثیر بگذارند:
- خستگی: احساس خستگی شدید یکی از علائم شایع بیماری AML است. این خستگی اغلب شدید است و با استراحت بهبود نمییابد.
- عفونتهای مکرر: افراد مبتلا به بیماری AML ممکن است دچار عفونتهای مکرر یا عفونتهایی شوند که از بین نمیروند. ظاهر شدن این علامت به این دلیل است که توانایی بدن برای مقابله با عفونتها به خطر میافتد.
- تب: تب مداوم بدون علت مشخص میتواند نشانهای از بیماری AML باشد.
- کبودی یا خونریزی آسان: بیماری AML بر توانایی خون برای لخته شدن مناسب تأثیر میگذارد و منجر به کبودی یا خونریزی آسان میشود. این علامت میتواند شامل خونریزیهای مکرر بینی، خونریزی لثه یا خونریزی بیش از حد ناشی از بریدگیهای جزئی باشد.
- رنگ پریدگی پوست: کم خونی یا کمبود گلبولهای قرمز میتواند باعث رنگ پریدگی غیرعادی پوست شود.
- تنگی نفس: مشکل در تنفس یا احساس تنگی نفس، به ویژه در حین فعالیتهای بدنی، یکی دیگر از علائم بیماری AML است.
- سرگیجه: احساس سبکی سر یا سرگیجه میتواند نتیجه کم خونی ناشی از بیماری AML باشد.
- غدد لنفاوی متورم: تورم در غدد لنفاوی به ویژه در گردن، زیر بغل یا کشاله ران میتواند نشان دهنده وجود سرطان خون باشد.
- از دست دادن اشتها و کاهش وزن: افراد مبتلا به بیماری AML ممکن است اشتهای خود را از دست بدهند و کاهش وزن ناخواسته را تجربه کنند.
- سردرد: اگر سلولهای AML به سیستم عصبی مرکزی گسترش یابند، سردردهای مداوم را تجربه خواهید کرد.
علل بیماری AML
علت دقیق بیماری AML به طور کامل شناخته نشده اما مشخص است که زمانی رخ میدهد که جهش یا تغییراتی در ژنها یا کروموزومهای خاص ظاهر شود. این تغییرات ژنتیکی باعث میشود که مغز استخوان سلولهای خونی غیرطبیعی تولید کند که میتوانند به طور غیرقابل کنترلی تکثیر شوند و در تولید سلولهای خونی طبیعی اختلال ایجاد کنند.
تغییرات ژنتیکی که منجر به بیماری AML میشود در بسیاری از موارد به طور خود به خود در طول زندگی فرد رخ میدهد. این جهشها میتوانند در هر زمانی اتفاق بیفتند و از والدین به ارث نمیرسند. برخی افراد جهشهای ژنتیکی را به ارث میبرند که خطر ابتلا به بیماری AML را در آنها افزایش میدهد.
شیمیدرمانی و پرتودرمانی که برای درمان سرطانهای دیگر استفاده میشود گاهی اوقات باعث جهشهای ژنتیکی شده که منجر به بیماری AML میشود. این درمانها میتوانند به DNA سلولهای سالم آسیب بزنند که ممکن است بعداً منجر به سرطان خون شود.
عوامل خطر بیماری AML
آشنایی با عوامل خطر برای لوسمی میلوئید حاد برای شناسایی افرادی که بیشتر در معرض ابتلا به این بیماری هستند مهم است. داشتن یک یا چند عامل خطر تضمین نمیکند که فردی به بیماری AML مبتلا خواهد شد اما شانس آنها را در مقایسه با افراد بدون این عوامل خطر افزایش میدهد:
- سن بالا: سن بالا یکی از مهم ترین عوامل خطر برای بیماری AML است. حدود نیمی از افراد مبتلا به AML سن 65 یا بالاتر دارند. خطر ابتلا به این بیماری با افزایش سن بالا میرود، به این معنی که افراد مسن بیشتر احتمال دارد به این نوع سرطان مبتلا شوند.
- سیگار کشیدن: سیگار کشیدن یک عامل خطر شناخته شده برای بسیاری از انواع سرطان از جمله بیماری AML است. قرار گرفتن در معرض دود سیگار نیز میتواند این خطر را افزایش دهد. مواد شیمیایی موجود در دود تنباکو میتوانند به DNA سلولهای مغز استخوان آسیب برسانند و به طور بالقوه منجر به تغییرات سرطانی شوند.
- قرار گرفتن در معرض مواد شیمیایی: قرار گرفتن طولانی مدت در معرض برخی از مواد شیمیایی، به ویژه بنزن و فرمالدئید میتواند خطر ابتلا به AML را افزایش دهد. بنزن معمولاً در محیطهای صنعتی یافت میشود و فرمالدئید در فرآیندهای مختلف تولید کاربرد دارد.
اختلالات ژنتیکی مرتبط با بیماری AML
- سندرم داون: کودکان و بزرگسالان مبتلا به سندرم داون خطر بالاتر ابتلا به بیماری AML به ویژه یک نوع آن به نام لوسمی مگاکاریوبلاستیک را تجربه میکنند.
- آتاکسی تلانژکتازی: این اختلال ژنتیکی نادر بر سیستم عصبی، سیستم ایمنی و سایر قسمتهای بدن تأثیر میگذارد. این اختلال همچنین خطر ابتلا به سرطان از جمله بیماری AML را افزایش میدهد.
- سندرم Li-Fraumeni: این اختلال ارثی خطر ابتلا به چندین نوع سرطان از جمله بیماری AML را به شدت افزایش میدهد. این سندرم به دلیل جهش در ژن TP53 ایجاد میشود که به طور معمول به کنترل رشد سلول کمک میکند.
- سندرم کلاین فلتر: مردان مبتلا به این بیماری یک کروموزوم X اضافی دارند که خطر ابتلا به بیماری AML را در آنها افزایش میدهد.
- کم خونی فانکونی: این بیماری ارثی بر مغز استخوان تأثیر میگذارد و توانایی آن را در تولید سلولهای خونی کاهش میدهد. افراد مبتلا به کم خونی فانکونی در معرض خطر بیشتری برای ابتلا به بیماری AML و سایر سرطانها هستند.
- سندرم بلوم: این اختلال ژنتیکی نادر با کوتاهی قد، تغییرات پوستی حساس به خورشید و افزایش خطر ابتلا به سرطان از جمله بیماری AML شناخته میشود.
بیماریهای مغز استخوان مرتبط با بیماری AML
- میلوفیبروز: این بیماری منجر به جایگزینی مغز استخوان با بافت فیبری میشود که در نهایت میتواند منجر به بیماری AML شود.
- ترومبوسیتوز: این بیماری شامل تولید بیش از حد پلاکتها میشود که میتواند خطر ابتلا به AML را افزایش دهد.
- سندرم میلودیسپلاستیک: این گروه از اختلالات منجر به تشکیل سلولهای خونی ضعیف یا ناکارآمد میشود. خطر ابتلا به بیماری AML در افراد مبتلا به سندرم میلودیسپلاستیک افزایش مییابد.
- کم خونی آپلاستیک: این بیماری نادر زمانی رخ میدهد که مغز استخوان تولید سلولهای خونی جدید کافی را متوقف کند. افراد مبتلا به کم خونی آپلاستیک در معرض افزایش خطر ابتلا به بیماری AML هستند.
تشخیص بیماری AML
تشخیص بیماری AML شامل چندین مرحله و آزمایش برای تایید وجود بیماری و تعیین نوع خاص آن است. تشخیص زودهنگام برای شروع درمان موثر در اسرع وقت بسیار مهم است. این روند معمولاً با معاینه فیزیکی شروع میشود. پزشکان در طول این معاینه به دنبال علائم AML مانند کبودی، خونریزی غیر معمول یا عفونت هستند. آنها همچنین اندامهای بزرگ شده مانند کبد، طحال و غدد لنفاوی را که ممکن است به دلیل گسترش سرطان متورم شوند بررسی میکنند.
شمارش کامل خون یکی از اولین آزمایشاتی است که برای تشخیص بیماری AML انجام میشود. این آزمایش سطح انواع مختلف سلولهای خون از جمله گلبولهای قرمز، گلبولهای سفید و پلاکتها را اندازه گیری میکند. سطوح غیر طبیعی این موارد میتواند نشان دهنده سرطان خون باشد.
بیوپسی مغز استخوان یک آزمایش کلیدی برای تشخیص بیماری AML است. در طول بیوپسی مغز استخوان، نمونه کوچکی از مغز استخوان با استفاده از یک سوزن از استخوان لگن گرفته میشود. سپس نمونه زیر میکروسکوپ بررسی میشود تا به دنبال سلولهای سرطان خون بگردند.
شناسایی تغییرات ژنتیکی خاص در سلولهای لوسمی برای تعیین نوع فرعی AML و برنامه ریزی درمان بسیار مهم است. ایمونوهیستوشیمی از رنگهای مخصوصی برای رنگ آمیزی سلولها و مشاهده آنها در زیر میکروسکوپ استفاده میکند. این رنگ به شناسایی مواد شیمیایی خاص در سلولها کمک میکند که میتواند نشان دهنده وجود سرطان خون باشد.
فلوسایتومتری ویژگیهای سلولها مانند اندازه، شکل و وجود مارکرهای خاص را روی سطح آنها اندازه گیری میکند. این امر به شناسایی نوع سلولهای لوسمی موجود کمک میکند. آزمایش کاریوتایپ کروموزومهای سلولهای لوسمی را بررسی میکند تا تغییرات یا ناهنجاریها را ببیند. این پروسه شامل رنگ آمیزی کروموزومها و مشاهده آنها در زیر میکروسکوپ است.
مدیریت و درمان بیماری AML
درمان بیماری AML نیازمند یک رویکرد جامع شامل چندین نوع درمان است. هدف اولیه درمان دستیابی به بهبودی کامل است به این معنی که هیچ سلول لوسمی را نتوان در خون یا مغز استخوان تشخیص داد و شمارش خون بیمار به حالت عادی برگردد.
شیمی درمانی درمان اصلی بیماری AML است و شامل استفاده از داروهای قدرتمند برای از بین بردن سلولهای سرطانی است. درمان معمولا چند روز طول میکشد و میتواند شامل داروهایی مانند سیتارابین، داونوروبیسین و ایداروبیسین باشد. برخی از افراد برای دستیابی به بهبودی کامل به دو دوره درمان القایی نیاز خواهند داشت.
درمان هدفمند شامل استفاده از داروهایی است که به طور خاص جهشهای ژنتیکی را در سلولهای سرطانی هدف قرار میدهند. این رویکرد به توقف رشد و گسترش سلولهای سرطان خون کمک میکند. درمان آنتی بادی مونوکلونال نوعی درمان هدفمند است که میتواند برای بیماری AML که به شیمی درمانی پاسخ نداده یا عود کرده استفاده شود.
پیوند سلولهای بنیادی یک گزینه درمانی برای برخی از بیماران مبتلا به AML است. این روش شامل جایگزینی مغز استخوان بیمار با سلولهای بنیادی سالم اهداکننده است. این سلولهای بنیادی را میتوان از مغز استخوان، خون محیطی یا خون بند ناف به دست آورد.
درمانهای جدید بیماری AML
۱. داروهای جدید هدفمند: Menin inhibitors
یکی از مهمترین پیشرفتها در سال ۲۰۲۵ معرفی «مهارکنندههای Menin» مانند ریوومینیب، بلیکسیمینیب و زیفتومینیب است. این داروها در کنگره سالانه EHA مورد توجه قرار گرفتهاند و نتایج اولیه امیدوارکنندهای ارائه کردهاند، بهویژه در افرادی که جهشهای خاص ژنتیکی دارند.
- ریوومینیب (Revumenib) یا Revuforj در نوامبر ۲۰۲۴ مورد تأیید FDA قرار گرفت و بهعنوان دارویی از نسل جدید برای درمان AML مقاوم یا عودکننده با بازچینشهای ژنی KMT2A استفاده میشود.
۲. زیفتومینیب؛ دارویی در فاز تحقیقاتی پیشرفته
زیفتومینیب (Ziftomenib) دارویی تحقیقاتی است که تعامل Menin و KMT2A را مسدود میکند و از رشد سلولهای لوسمی جلوگیری مینماید. این دارو در فازهای بالینی پیشرفته است و نیز تحت عنوان “درمان انقلابی” (breakthrough therapy) توسط FDA شناخته شده است.
۳. ترکیبهای جدید درمانی مورد توجه
تحقیقات جدید نشان میدهند ترکیبهای درمانی مبتنی بر ونتوکلاکس (Venetoclax) با داروهای دیگر نتایج بسیار مثبتی در درمان AML نشان دادهاند.
- یک مطالعه از ASCO 2025 گزارش داد: داروی آزمایشی زفتومینیب موجب پاسخهای عمقی و ماندگار در بیماران AML با زیرگروههای بیولوژیک خاص شده است.
- پلتفرمی مانند OncBrothers نیز اشاره دارد به استفاده روزافزون Venetoclax در ترکیب با مهارکنندههای FLT3 و Menin در پروتکلهای درمانی بهروز.oncbrothers.com+1
۴. داروی ivosidenib برای جهش IDH1
برای بیماران با جهش ژنی IDH1، ایوزیدنیب (Ivosidenib) یک داروی خوراکی هدفمند است که همبهتنهایی و هم همراه با آزاسیتیدین استفاده میشود. این دارو برای بیماران تازهتشخیصدادهشده یا مقاوم درمان به کار میرود.
- همچنین در هند، استفاده از این دارو برای موارد خاص تأیید شده و ترکیب آن با آزاسیتیدین نتایج امیدوارکنندهای داشت.
۵. شناسایی نقطه ضعف جدید: پروتئین CDK11
محققان مرکز Peter MacCallum در استرالیا پروتئینی به نام CDK11 را بهعنوان نقطهای حیاتی برای بقای سلولهای AML شناسایی کردهاند. مهار این پروتئین میتواند سلولهای سرطانی را بدون آسیب به سلولهای طبیعی از بین ببرد — و در چند سال آینده بهصورت داروی بالینی ارائه شود.
۶. ترکیبهای تجربی امیدوارکننده
در آزمایشهایی پیشبالینی، ترکیبهایی مثل Revuforj، Venclexta (ونتوکلاکس) و Inqovi و همچنین ترکیب Tibsovo، Venclexta و Onureg نتایج چشمگیری داشتهاند، از جمله نرخ پاسخ بالای ۹۴٪ و نرخ بهبودی (remission) قابل توجه.
| نوع درمان | توضیح خلاصه |
|---|---|
| Menin inhibitors | داروهایی مانند ریوومینیب و زیفتومینیب برای AML با جهشهای KMT2A |
| Ivosidenib | هدفگیری جهش IDH1، بهویژه با آزاسیتیدین |
| Venetoclax ترکیبی | ترکیب با داروهای هدفمند برای اثربخشی بیشتر |
| CDK11 inhibitor | هدفگذاری نقطه ضعف جدید در سلولهای AML |
| ترکیبهای آزمایشی | نتایج اولیه بسیار مثبت در نزد بیماران مقاومتکننده |
این درمانهای نوآورانه که بسیاری از آنها در مرحله آزمایشهای بالینی یا مجوزگذاری اولیه هستند، امید زیادی برای ارتقاء کیفیت درمان و افزایش بقای بیماران مبتلا به بیماری AML در سال ۲۰۲۵ فراهم کردهاند.
عوارض درمان بیماری AML
تمام درمانهای بیماری AML با عوارض جانبی بالقوه همراه است. شدت و نوع عوارض جانبی بسته به درمان خاص مورد استفاده میتواند متفاوت باشد. شیمی درمانی میتواند باعث سرکوب میلوسکوپی شود که کاهش تعداد طبیعی سلولهای خونی و پلاکتها است. این فرآیند میتواند منجر به افزایش خطر عفونت، خونریزی و خستگی شود.
عوارض جانبی درمان هدفمند به داروهای خاص مورد استفاده بستگی دارد، اما میتواند شامل تهوع، استفراغ، اسهال و خستگی باشد. پیوند سلولهای بنیادی عوارض جانبی جدیتری دارد از جمله بیماری پیوند در مقابل میزبان که در آن سلولهای اهداکننده به بافتهای گیرنده حمله میکنند.
آشنایی با عوارض جانبی بالقوه درمانی برای مدیریت موثر آنها بسیار مهم است. پزشکان میتوانند درمانهایی مانند داروهای کاهش تهوع یا عفونتها را برای کمک به مدیریت این عوارض جانبی تجویز کنند. مراقبت تسکینی در برخی موارد برای بهبود کیفیت زندگی بیمار در طول درمان توصیه شود.
نقش تغذیه، ورزش و روان در کنار درمان بیماری AML
درمان بیماری AML، تنها به شیمیدرمانی یا پیوند مغز استخوان محدود نمیشود؛ بلکه مجموعهای از مراقبتهای مکمل مانند تغذیه مناسب، فعالیت بدنی سبک و حمایت روانی در کنار درمانهای پزشکی نقش حیاتی در کیفیت زندگی و بهبودی بیماران ایفا میکنند. این بخش به بررسی مهمترین ابعاد این مراقبتهای حمایتی میپردازد.
🍲 تغذیه مناسب برای حفظ ایمنی و کاهش عوارض
بیماران مبتلا به AML اغلب درگیر کاهش اشتها، تهوع، زخمهای دهانی و ضعف عمومی ناشی از شیمیدرمانی میشوند. در این شرایط، تغذیه اصولی میتواند به حفظ سیستم ایمنی بدن و جلوگیری از سوءتغذیه کمک کند. مصرف غذاهای غنی از پروتئین (مثل تخممرغ، گوشت سفید، لبنیات پاستوریزه)، کربوهیدراتهای پیچیده، ویتامینهای C و B، و آنتیاکسیدانها (مانند زغالاخته، انار و سبزیجات تیرهرنگ) توصیه میشود. نوشیدن آب کافی و پرهیز از غذاهای ناسالم، فستفودها و شیرینیجات صنعتی نیز اهمیت دارد.
🥦 مراقبتهای غذایی در دوران افت ایمنی
در دورههایی که تعداد نوتروفیلها کاهش مییابد (نوتروپنی)، باید از خوردن غذاهای خام یا ناپخته مانند سالاد، میوههای نشسته، یا آبمیوههای باز پرهیز کرد. توصیه میشود غذاها بهخوبی پخته، تمیز و با رعایت اصول بهداشتی تهیه شوند. حتی لبنیات نیز باید پاستوریزه و از برندهای مطمئن باشد تا خطر عفونت کاهش یابد.
🧘🏻♀️ فعالیت بدنی سبک برای مقابله با خستگی
بر خلاف تصور عمومی، فعالیت بدنی سبک در بیماران مبتلا به AML نهتنها خطرناک نیست، بلکه میتواند به افزایش انرژی، کاهش خستگی مزمن، بهبود خواب و کاهش افسردگی کمک کند. پیادهرویهای کوتاه، حرکات کششی ملایم، یا یوگاهای تنفسی مناسبترین گزینهها در دوران درمان هستند. البته هرگونه فعالیت باید با هماهنگی تیم درمانی و متناسب با وضعیت جسمی بیمار انجام شود.
🧠 حمایت روانی و جلسات مشاوره
زندگی با بیماری AML میتواند اضطراب، ترس از مرگ، ناامیدی یا افسردگی را به همراه داشته باشد. در این شرایط، مشاوره روانشناسی، گروههای حمایتی، گفتگو با بیمارانی که مراحل درمان را طی کردهاند، و حمایت خانواده میتوانند نقش بیبدیلی در امیدبخشی و افزایش تابآوری بیمار ایفا کنند. بسیاری از بیماران عنوان میکنند که همراهی روانی، همانقدر مهم بوده که داروهای درمان.
😷 مراقبت از دهان، پوست و پیشگیری از عفونتها
شیمیدرمانی میتواند باعث ایجاد زخمهای دهانی، خشکی پوست، حساسیت پوستی و کاهش توانایی بدن در مقابله با میکروبها شود. استفاده از مسواک نرم، دهانشویههای بدون الکل، مرطوبکنندههای پوست و رعایت کامل بهداشت فردی توصیه میشود. بهتر است از حضور در مکانهای شلوغ، تماس با افراد سرماخورده و غذاهای مشکوک به آلودگی اجتناب شود.
💊 مکملهای غذایی و تقویتی با مشورت پزشک
در برخی موارد، پزشک ممکن است مصرف مکملهایی مانند ویتامین D، آهن، یا پروبیوتیکها را توصیه کند. هرچند مصرف خودسرانه مکملها بهویژه در دوران درمان AML توصیه نمیشود، اما با راهنمایی متخصص تغذیه یا پزشک، میتوان از آنها برای جبران کمبودها استفاده کرد.
✨ هماهنگی تیم چندرشتهای برای بهترین نتیجه
یک برنامه موفق درمان AML، بدون همراهی تیمی از متخصصان انکولوژی، تغذیه، روانشناسی، فیزیوتراپی و پرستاران متخصص حاصل نمیشود. بیمار باید در مرکز درمانیای قرار گیرد که مراقبت همهجانبه را در اولویت قرار میدهد. این حمایت جامع میتواند به بیماران احساس امنیت، انگیزه و کنترل بیشتر بر روند درمان دهد.
آمارهای جهانی و وضعیت بیماری AML در ایران
۱. روند جهانی
- تعداد موارد جدید بیماری AML در جهان از حدود ۷۹٬۳۷۲ مورد در سال ۱۹۹۰ به ۱۴۴٬۶۴۵ مورد در سال ۲۰۲۱ افزایش یافته است.
- نرخ سنی تعدیلشدهی ابتلا (ASIR) در سال ۱۹۹۰ برابر با ۱.۷۷ در هر ۱۰۰٬۰۰۰ نفر بوده که در سال ۲۰۲۱ با اندکی کاهش به ۱.۷۳ رسیده است. در کشورهای توسعهیافته، این نرخ تا ۲.۸۸ در هر ۱۰۰٬۰۰۰ نفر نیز گزارش شده است.
- بر اساس دادههای مرکز SEER، در ایالات متحده نرخ سالانه ابتلای جدید به AML حدود ۴.۳ در هر ۱۰۰٬۰۰۰ نفر است و این بیماری علت ۱.۱٪ از کل موارد جدید سرطانها در سال ۲۰۲۵ خواهد بود (پیشبینی حدود ۲۲٬۰۱۰ مورد جدید و ۱۱٬۰۹۰ مرگ).
۲. وضعیت در ایران
- در ایران، AML دومین زمینهی شایع لوسمی در بزرگسالان است و حدود ۱۵.۶۶٪ در زنان و ۱۲.۲۴٪ در مردان از موارد لوسمی را به خود اختصاص داده است.
- بار اقتصادی AML در ایران قابل توجه است: برآوردها نشان میدهد که هزینه کل سالانهی این بیماری حدود ۳۳ میلیون دلار است که ۶۰٪ آن مربوط به هزینههای غیرمستقیم (مانند کاهش بهرهوری) و مابقی به هزینههای مستقیم پزشکی و غیرپزشکی اختصاص دارد.
- همچنین، AML سومین لوسمی کشنده در ایران است. از مجموع موارد سرطان در کشور، شیوع AML تقریباً ۱۴.۵ در هر ۱۰۰٬۰۰۰ نفر در سال ۲۰۱۸ گزارش شده است.
- در مناطق شمالغربی ایران ( تبریز و اردبیل)، نرخ سالانه لوسمی بین ۳.۷ تا ۴.۹ در هر ۱۰۰٬۰۰۰ نفر بوده و از این میان، حدود ۱.۳۷ در هر ۱۰۰٬۰۰۰ نفر مربوط به لوسمی میلوئیدی (AML) بوده است.
❓ پرسشهای متداول درباره بیماری AML
بیماری AML چیست و چه تفاوتی با سایر انواع سرطان خون دارد؟
بیماری AML نوعی لوسمی است که بهسرعت رشد میکند و از مغز استخوان شروع میشود. این بیماری باعث تولید سلولهای سفید غیرطبیعی میشود که توانایی بدن را برای مبارزه با عفونت مختل میکنند. برخلاف لوسمی لنفوبلاستیک حاد (ALL)، AML بر سلولهای میلوئیدی تأثیر میگذارد، نه سلولهای لنفاوی.
آیا بیماری AML قابل درمان است؟
در بسیاری از موارد بله. شیمیدرمانی، پیوند سلولهای بنیادی و داروهای هدفمند میتوانند به بهبودی کامل منجر شوند. موفقیت درمان به عواملی مانند سن بیمار، نوع جهش ژنتیکی و پاسخ به درمان بستگی دارد.
چه کسانی بیشتر در معرض خطر ابتلا به AML هستند؟
افراد بالای ۶۰ سال، کسانی که در معرض مواد شیمیایی مانند بنزن بودهاند، افراد دارای اختلالات ژنتیکی مانند سندرم داون یا کمخونی فانکونی، و کسانی که سابقه شیمیدرمانی یا پرتودرمانی داشتهاند در معرض خطر بیشتری هستند.
آیا کودکان هم به AML مبتلا میشوند؟
بله. هرچند AML بیشتر در بزرگسالان دیده میشود، اما در کودکان نیز رخ میدهد و دومین نوع شایع لوسمی در دوران کودکی است. درمان در کودکان معمولاً با موفقیت بیشتری همراه است.
علائم اولیه بیماری AML چیست؟
خستگی مفرط، تب، کبودی یا خونریزی آسان، عفونتهای مکرر، رنگپریدگی، کاهش اشتها و کاهش وزن ناگهانی از علائم اولیه هستند. برخی بیماران ممکن است سردرد یا درد استخوان نیز تجربه کنند.
آیا AML ارثی است؟
در بیشتر موارد خیر. AML معمولاً بهصورت خودبهخودی ناشی از جهشهای ژنتیکی در طول زندگی ایجاد میشود. اما در برخی خانوادهها، وجود سندرمهای ژنتیکی میتواند خطر را افزایش دهد.
آزمایش تشخیص AML چیست؟
شمارش کامل سلولهای خون (CBC)، بیوپسی مغز استخوان، آزمایشهای ژنتیکی، فلوسایتومتری و کاریوتایپ از اصلیترین روشهای تشخیص هستند.
دوره درمان AML چقدر طول میکشد؟
درمان اولیه (شیمیدرمانی القایی) معمولاً چند هفته طول میکشد. سپس ممکن است مرحلهی تثبیت یا پیوند سلول بنیادی انجام شود. کل دوره درمان ممکن است چندین ماه طول بکشد و نیاز به بستری شدن در برخی مراحل داشته باشد.
آیا AML میتواند دوباره برگردد؟
بله، در برخی بیماران، AML ممکن است پس از بهبودی دوباره عود کند. در این صورت درمان مجدد یا پیوند سلولهای بنیادی میتواند در نظر گرفته شود.
آیا سبک زندگی در پیشگیری یا کنترل AML نقش دارد؟
اگرچه برخی عوامل مانند سن یا ژنتیک قابل کنترل نیستند، اما پرهیز از سیگار، قرار نگرفتن در معرض مواد شیمیایی مضر، تغذیه سالم و پیگیری منظم علائم میتواند به کاهش خطر یا تشخیص زودهنگام کمک کند.
کلام آخر
در پایان باید گفت که بیماری AML دیگر آن هیولای ناشناختهای نیست که در گذشته بود.
پیشرفتهای چشمگیر در علم پزشکی، شیمیدرمانی هدفمند، پیوند سلولهای بنیادی و تشخیصهای ژنتیکی، امیدهای تازهای برای بیماران مبتلا به بیماری AML به ارمغان آوردهاند. اگر شما یا یکی از عزیزانتان با این بیماری مواجه هستید، به خاطر داشته باشید که آگاهی، اولین گام برای غلبه بر ترس و شروع یک مسیر درمانی موفق است.
🔹 از شما دعوت میکنیم تا تجربیات، سوالات یا نظرات خود درباره بیماری AML را در بخش دیدگاهها با دیگران به اشتراک بگذارید. شاید حرفهای شما جرقهی امیدی در دل بیماری دیگر باشد 💬