آیا میدانستید که بر اساس آمار سازمان جهانی بهداشت (WHO)، سالانه بیش از ۱۱ میلیون نفر در سراسر جهان به دلیل عفونتهای شدید و سپسیس جان خود را از دست میدهند؟ در میان این آمار تکاندهنده، بیماران سرطانی یکی از گروههای پرخطر محسوب میشوند. درمانهای تهاجمی مانند شیمیدرمانی و پرتودرمانی سیستم ایمنی را به شدت تضعیف میکنند و بدن را در برابر سادهترین عفونتها بیدفاع میسازند.
در این مقاله از «بای بای سرطان» با زبانی ساده و علمی به بررسی دقیق رابطه بین عفونت خون (سپسیس) و عفونت ادراری با سرطان پرداختهایم؛ از تفاوت این عفونتها با سرطان گرفته تا روشهای تشخیص، پیشگیری، علائم خطر، درمان و نقش تجهیزات پزشکی. اگر شما یا یکی از عزیزانتان با سرطان دستوپنجه نرم میکنید، این اطلاعات میتواند نجاتبخش باشد.
آیا عفونت خون همان سرطان است؟
خیر، عفونت خون و سرطان خون دو وضعیت پزشکی کاملاً متفاوت هستند.
- عفونت خون (سپسیس): این وضعیت زمانی رخ میدهد که عفونت در بدن به جریان خون راه پیدا کرده و باعث یک پاسخ التهابی شدید در سراسر بدن میشود. عفونت خون یک وضعیت اورژانسی است که نیاز به درمان فوری با آنتیبیوتیکها، مایعات و سایر مراقبتهای پزشکی دارد.
- سرطان خون (لوسمی): سرطان خون نوعی از سرطان است که در مغز استخوان و سلولهای خونی ایجاد میشود. در سرطان خون، سلولهای خونی (معمولاً گلبولهای سفید) بهطور غیرطبیعی و بدون کنترل تکثیر میشوند. سرطان خون به انواع مختلفی تقسیم میشود و درمان آن شامل شیمیدرمانی، پرتودرمانی، پیوند مغز استخوان و درمانهای هدفمند است.
بهطور خلاصه، عفونت خون یک مشکل حاد ناشی از عفونتهای میکروبی است، در حالی که سرطان خون یک بیماری مزمن و جدی ناشی از رشد غیرطبیعی سلولهای خونی است.
به نقل از ASH:
سرطان خون تولید و عملکرد طبیعی سلولهای خونی را مختل میکند. بیشتر این سرطانها در مغز استخوان شروع میشوند، جایی که سلولهای بنیادی به گلبولهای قرمز، سفید یا پلاکت تبدیل میشوند. در این بیماری، رشد غیرکنترلشده سلولهای غیرطبیعی، عملکرد طبیعی خون را مختل میکند.
جدول تفاوت عفونت خون و سرطان خون
| ویژگیها | عفونت خون (سپسیس) | سرطان خون (لوسمی) |
|---|---|---|
| علت | ورود باکتری/ویروس به جریان خون | رشد کنترلنشده سلولهای خونی در مغز استخوان |
| نوع بیماری | عفونت حاد | بیماری مزمن یا نیمهحاد |
| علائم اولیه | تب، لرز، افت فشار | خستگی، کبودی، خونریزی غیرمعمول |
| درمان | آنتیبیوتیک، مایعات، ICU | شیمیدرمانی، پرتودرمانی، پیوند مغز استخوان |
| میزان اورژانسی بودن | بسیار اورژانسی | نیازمند پیگیری تخصصی، اما معمولاً غیراورژانسی |

عفونت خون چیست؟
یک مشکلی جدی است که به واسطه ورود باکتریها به درون گردش خون ایجاد میشود. بسیار کشنده است و به سرعت میتواند باعث بروز شوک سپتیک و مرگ بیمار شود.
زمانی ایجاد میشود که باکتریها باعث بروز مشکل در یک ارگان و یا در بخشی از بدن میشوند و به واسطه پیشرفت و رشد بیشتر باکتریها، وارد جریان خون میشود.
وجود باکتری در خون را به اصطلاح سپتیسمیا میگویند که باعث بروز بیماری سپسیس در بیمار میشود.
سپسیس (sepsis) وضعیتی خطرناک است که در صورت عدم درمان به موقع، میتواند مرگ بیمار را رقم بزند.
یکی از مهمترین نکات این است که بروز هرگونه عفونت فارغ از آنکه چه چیزی باعث ایجاد آن شده است، میتواند منجر به بروز سپسیس شود.
البته که تشخیص به موقع و درمان امری حیاتی و مهم است اما شناخت ریسک فاکتورها و نحوه پیشگیری از بروز این مشکل امری مهمتر خواهد بود.

عفونت خون چه زمانی خطرناک است
زمانی که به اندامهای حیاتی آسیب برساند:
- اگر عفونت خون به اندامهایی مانند کلیهها، کبد، قلب یا ریهها آسیب وارد کند، میتواند منجر به نارسایی این اندامها شود. نارسایی چندین اندام به طور همزمان خطر مرگ را افزایش میدهد.
ایجاد شوک سپتیک:
- شوک سپتیک، شدیدترین حالت سپسیس است. در این وضعیت، فشار خون به حدی پایین میآید که گردش خون به اندازه کافی به اندامهای بدن نمیرسد. این وضعیت به اقدامات درمانی فوری نیاز دارد، زیرا خطر مرگ بسیار بالاست.
زمانی که علائم شدید و حاد شوند:
- علائمی مانند تب بالا، لرز، تنگی نفس، گیجی، ضربان قلب سریع، کاهش ادرار، و افت فشار خون از نشانههای خطرناک سپسیس هستند. بروز این علائم نشان میدهد که عفونت به مرحلهای پیشرفته رسیده و به مراقبتهای فوری نیاز دارد.
در افراد با سیستم ایمنی ضعیف:
- افراد با سیستم ایمنی ضعیف، مانند سالمندان، نوزادان، بیماران سرطانی، یا افرادی که بهتازگی عمل جراحی داشتهاند، بیشتر در معرض خطر عفونت خون قرار دارند. برای این افراد، عفونت خون میتواند بسیار سریع به مرحله خطرناک برسد.
علل بروز عفونت خون
بیشتر در ارگانهایی مثل ریه، شکم و سیستم ادراری ایجاد میشوند. عفونت خون بیشتر در کسانی ایجاد میشود که مدتی طولانی در بیمارستان بستری هستند، چرا که ریسک بروز این بیماری در بیمارستان بسیار بیشتر است.
اصلیترین علل بروز در بیماران شامل موارد زیر است:
- در محل گزیدگی حشرات
- کلیه و مجاری ادراری
- ریوی
- سطح پوست
- کشیدن دندان و یا عفونت یکی از دندانهای خراب
نقش کاتترها و وسایل پزشکی در بروز عفونت خون
در بیماران بستری، بهویژه افرادی که دچار بیماریهای مزمن یا سرطان هستند، استفاده از وسایل پزشکی تهاجمی مانند کاتترهای وریدی، سوند ادراری و لولههای تغذیه امری رایج و ضروری محسوب میشود. اما همین تجهیزات در صورت مراقبت نامناسب یا ماندگاری بیش از حد، میتوانند به منبعی برای ورود میکروبها به جریان خون تبدیل شوند و خطر ابتلا به عفونت خون (سپسیس) را افزایش دهند.
کاتترهای وریدی که برای تزریق دارو یا تغذیه وریدی استفاده میشوند، در صورت آلوده شدن یا استفاده نادرست، میتوانند باعث ورود مستقیم باکتریها یا قارچها به جریان خون شوند. این وضعیت بیشتر در افرادی دیده میشود که سیستم ایمنی ضعیفی دارند، مانند بیماران تحت شیمیدرمانی. به همین دلیل، در بیمارستانها پروتکلهای سختگیرانهای برای استریل کردن تجهیزات و تعویض منظم کاتترها اجرا میشود.
سوند ادراری که برای تخلیه ادرار در بیماران ناتوان یا جراحیشده استفاده میشود، اگر به مدت طولانی در مثانه باقی بماند یا به درستی تمیز نشود، میتواند باکتریها را از مجاری ادراری به داخل بدن هدایت کند. در این حالت، عفونت ادراری به راحتی به کلیهها و سپس به جریان خون منتقل میشود و موجب سپسیس میگردد.
لولههای تغذیه معده (NGT یا PEG) نیز یکی دیگر از منابع بالقوه عفونت در بیماران بستری هستند. این لولهها در صورت تجمع غذا، مخاط یا باکتری، میتوانند محیطی مناسب برای رشد میکروارگانیسمها فراهم کرده و موجب ورود آنها به بدن از راه دستگاه گوارش شوند.
خطر عفونت ناشی از وسایل پزشکی، در بخش مراقبتهای ویژه (ICU) بسیار بالاست. چرا که در این بخشها بیماران ضعیف، بیتحرک، بیهوش یا با اختلال ایمنی بالا نگهداری میشوند و معمولا به چندین لاین پزشکی متصلاند. به همین دلیل، کنترل دقیق بهداشت و تعویض منظم تجهیزات یکی از اولویتهای اصلی پرستاران و پزشکان در ICU است.
در بیماران سرطانی که ممکن است ماهها یا حتی سالها نیاز به درمانهای تزریقی داشته باشند، استفاده از پورت شیمیدرمانی یا کاتترهای دائمی شایع است. اگرچه این وسایل دسترسی آسان و مکرر به ورید را فراهم میکنند، اما در صورت عدم مراقبت صحیح میتوانند محل تجمع میکروبها شده و به بروز سپسیس منجر شوند. بنابراین آموزش بیماران و مراقبان درباره نحوه تمیز نگهداشتن و ضدعفونی محل اتصال بسیار ضروری است.
به طور خلاصه، هرچند وسایل پزشکی برای درمان ضروری هستند، اما استفاده نادرست یا طولانیمدت از آنها میتواند خطرناک باشد. پیشگیری از عفونت ناشی از این تجهیزات با رعایت بهداشت دقیق، ضدعفونی مناسب و پایش مداوم وضعیت بیمار امکانپذیر است. آگاهیبخشی به بیماران، همراهان و تیم درمانی نقش کلیدی در جلوگیری از بروز عفونت خون ایفا میکند.
بررسی نقش قارچها در عفونت خون بیماران سرطانی
در بیماران سرطانی، بهویژه افرادی که تحت درمانهای تضعیفکننده سیستم ایمنی مانند شیمیدرمانی یا پیوند مغز استخوان هستند، بدن بهطور قابل توجهی در برابر عوامل عفونی آسیبپذیر میشود. یکی از مهمترین تهدیدها در این شرایط، عفونتهای قارچی تهاجمی است که میتواند منجر به عفونت خون یا سپسیس قارچی شود.
از جمله قارچهایی که معمولاً در بیماران با نقص ایمنی باعث سپسیس میشوند، میتوان به کاندیدا (Candida) و آسپرژیلوس (Aspergillus) اشاره کرد. قارچ کاندیدا اغلب از پوست، دهان یا دستگاه گوارش به جریان خون راه پیدا میکند، در حالی که آسپرژیلوس از طریق تنفس وارد ریهها شده و در موارد شدید به خون نیز نفوذ میکند.
برخلاف سپسیس باکتریایی که معمولاً با آنتیبیوتیکها درمان میشود، درمان سپسیس قارچی نیازمند استفاده از داروهای ضدقارچ تخصصی مانند آمفوتریسین B، فلوکونازول یا وریکونازول است. این داروها باید در دوزهای دقیق و تحت نظر پزشک تجویز شوند، چرا که تحملپذیری بدن نسبت به آنها متفاوت است و برخی از آنها میتوانند به کبد یا کلیه آسیب برسانند.
یکی از چالشهای بزرگ در تشخیص سپسیس قارچی، پنهان بودن علائم اولیه آن است. علائمی مانند تب، ضعف عمومی، یا تنگی نفس ممکن است مشابه سایر عفونتها باشند و همین موضوع باعث تأخیر در شروع درمان مناسب میشود. به همین دلیل در بیماران با ریسک بالا، معمولاً غربالگریهای منظم و مانیتورینگ دقیق انجام میگیرد.
برای پیشگیری از بروز سپسیس قارچی در بیماران سرطانی، پزشکان ممکن است داروهای ضدقارچ پیشگیرانه را بهصورت خوراکی یا تزریقی تجویز کنند، بهویژه در دورههایی که نوتروفیل خون بسیار پایین است (نوتروپنی شدید).
در نهایت، آگاهی از نقش قارچها در عفونتهای خونی میتواند به تصمیمگیری بهتر در تشخیص و درمان کمک کند. ترکیب اقدامات پیشگیرانه، شناسایی سریع علائم و شروع زودهنگام درمان ضدقارچ میتواند خطر مرگومیر ناشی از این نوع سپسیس را بهطور قابل توجهی کاهش دهد.
چه کسانی عفونت خون میگیرند
عفونت خون یا سپسیس میتواند هر کسی را تحت تأثیر قرار دهد، اما برخی افراد در معرض خطر بالاتری هستند. در اینجا چند گروه از افراد که بیشتر در معرض خطر عفونت خون هستند را معرفی میکنم:
افراد دارای سیستم ایمنی ضعیف:
- بیماران مبتلا به سرطان، خصوصاً کسانی که تحت شیمیدرمانی یا پرتودرمانی هستند.
- بیماران مبتلا به بیماریهای خودایمنی که داروهای سرکوبکننده سیستم ایمنی مصرف میکنند.
- افراد مبتلا به HIV/AIDS.
افراد مسن:
افراد بالای 65 سال به دلیل کاهش کارایی سیستم ایمنی بدن.
نوزادان و کودکان خردسال:
به ویژه نوزادان نارس یا آنهایی که سیستم ایمنی ضعیفتری دارند.
بیماران بستری در بیمارستان:
- افرادی که دارای زخمهای جراحی، کاتترها یا لولههای وریدی هستند.
- کسانی که در بخش مراقبتهای ویژه (ICU) بستری هستند.
افراد مبتلا به بیماریهای مزمن:
افرادی که به دیابت، بیماریهای کلیوی، بیماریهای قلبی، یا بیماریهای ریوی مزمن مبتلا هستند.
افراد دارای عفونتهای شدید:
کسانی که به عفونتهای باکتریایی، ویروسی یا قارچی شدید مبتلا شدهاند.
افراد دچار آسیبهای جسمی شدید:
کسانی که دچار سوختگیهای وسیع، تصادفات شدید یا زخمهای عمیق شدهاند.
این افراد به دلیل وضعیتهای خاص بدنی و یا درمانهای پزشکی که دریافت میکنند، بیشتر در معرض خطر عفونت خون قرار دارند و باید تحت مراقبتهای ویژه قرار گیرند.
نحوه تشخیص عفونت خون
تشخیص توسط خود شخص بسیار سخت بوده و تقریبا غیرممکن است، بنابراین بهترین راه برای تشخیص وجود سپسیس مراجعه به پزشک میباشد.
پزشک متخصص ابتدا معاینات فیزیکی را انجام میدهد و دمای بدن و فشار خون فرد را اندازه گیری میکند.
اگر پزشک با توجه به علائم بالینی فرد به وجود عفونت مشکوک شود، آزمایشات بیشتری برای بیمار تجویز خواهد کرد .
تشخیص این بیماری به واسطه تستهای زیر انجام میشود:
- بررسی سطح اکسیژن خون
- تعداد فاکتور های خونی و گلبول های قرمز
- بررسی میزان فاکتور های انعقادی
- اسکن قفسه سینه
- بررسی عملکرد کلیه و میزان الکترولیت ها
در صورتی که پزشک مشکلاتی را در عملکرد کلیه و کبد بیمار مثل اختلالات الکترولیتی تشخیص دهد و یا بیمار زخمهای پوستی در سطح بدن خود داشته باشد، پزشک نمونههایی را از ترشحات زخم برمیدارد تا جهت وجود باکتریها در آزمایشگاه مورد بررسی قرار گیرد.
علائم عفونت ادراری
عفونت مجاری ادراری که به عفونت ادراری نیز شناخته میشود، شامل درگیری هر یک از نواحی سیستم ادراری همچون کلیهها، مثانه و مجاری ادراری میشود .
بیشتر عفونتهای ادراری در قسمت تحتانی سیستم ادراری ایجاد میشوند و مثانه و مجاری ادراری را درگیر میکنند.
خانومها در معرض خطر بیشتری جهت ابتلا قرار دارند و در آنها بیشتر اتفاق میافتد.
این بیماری ممکن است علائم واضحی نداشته باشد اما در صورت بروز، علائم، شامل موارد زیر میشود:
- احساس دفع ادرار فوری که از بین نمیرود
- احساس سوزش بسیار زیاد در هنگام دفع ادرار
- ادرار بسیار بد بو
- دردهای لگنی بخصوص در خانومها
- علائم وجود خون در ادرار و یا ادرار قرمز و یا صورتی رنگ
در افراد مسن علائم عفونت ادراری ممکن است با سایر مشکلات و بیماریها اشتباه گرفته شود.
در حقیقت این بیماری زمانی اتفاق میافتد که باکتریها از طریق مجرای ادراری وارد مثانه شده و در آن جا پخش شوند.
سیستم ادراری جوری طراحی شده است تا عوامل خارجی و باکتریها را از سیستم ادراری خارج کند اما این مکانیزم دفاعی همیشه موفق نیست و در شرایط بیماری، باکتریها در مثانه و مجاری ادراری رشد و گسترش مییابند.
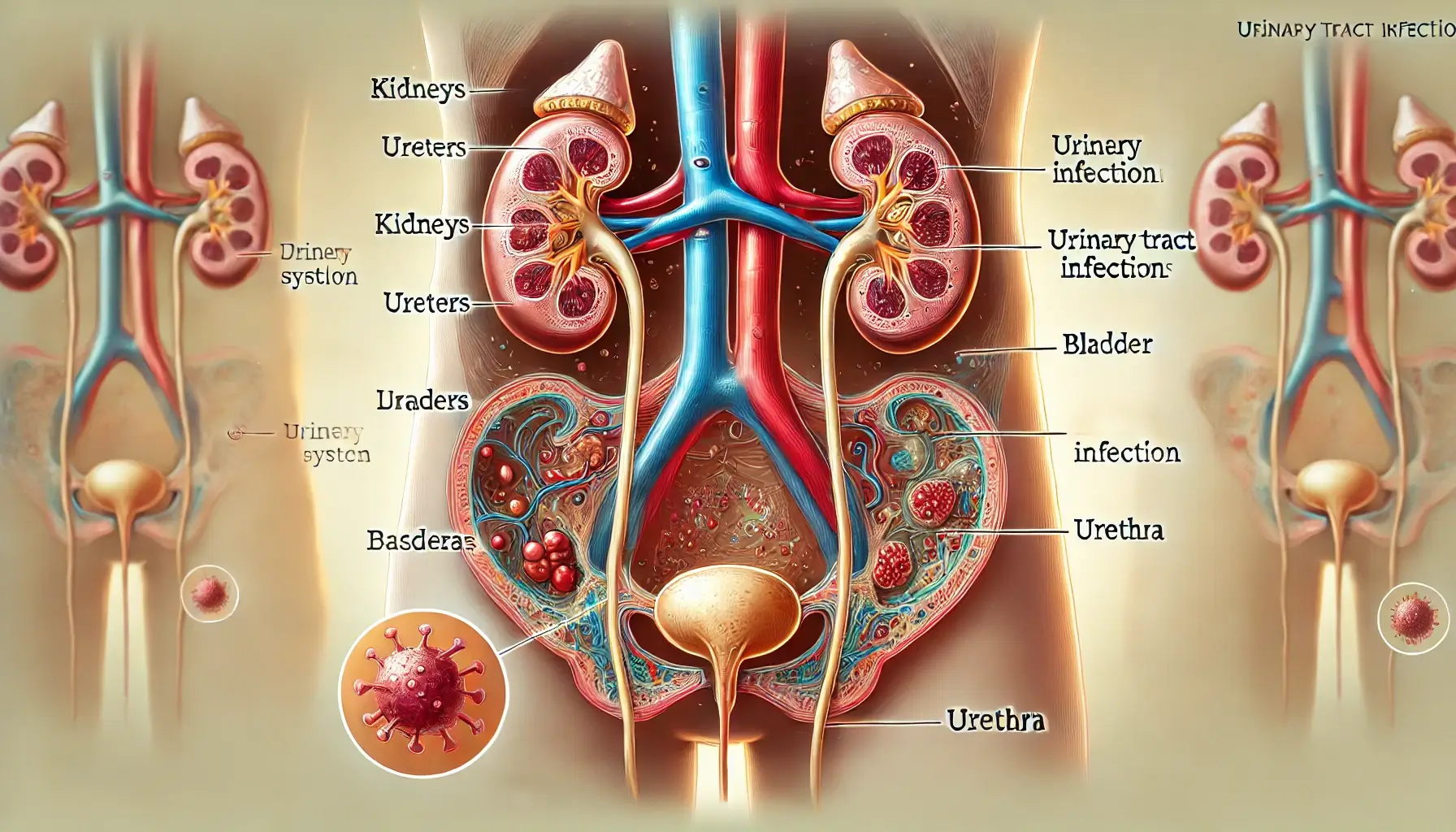
نحوه ایجاد عفونت ادراری
به دو روش قسمتهای مختلف سیستم ادراری باعث بروز عفونت ادراری میشوند که شامل :
1. مثانه:
این قسمت از سیستم ادراری، معمولا توسط باکتری اشریشیا کلای درگیر میشود. این باکتری بیشتر در دستگاه گوارش دیده میشود. در مواقعی، انجام رابطه جنسی نیز ممکن است باعث بروز آن شود.
به دلیل آناتومی خاص خانومها و نزدیک بودن مقعد به مجرای ادراری، حرکت باکتریها به سمت مجرای ادراری و مثانه راحتتر بوده و احتمال بروز بیماری در این افراد بسیار شایعتر است.
2. مجاری ادراری:
این قسمت از سیستم ادراری زمانی دچار این مشکل میشود که باکتری مختص دستگاه گوارشی از مقعد به سمت مجاری ادراری حرکت کند.
عفونتهای مجرای ادراری همچنین میتوانند به واسطه بیماریهای مقاربتی که شامل کلامیدیا و هرپس تناسلی میباشد نیز ایجاد شوند چرا که فاصلهی واژن و مجاری ادراری بسیار کم است.
قویترین آنتی بیوتیک برای عفونت ادراری
آنتی بیوتیکها معمولا خط اول درمان هر عفونتی از جمله سیستم ادراری هستند. میزان سلامت عمومی بیمار و نوع باکتری که در ادرار یافت میشود، مشخص میکند که از چه آنتی بیوتیکی برای درمان استفاده شود و مدت استفاده از این آنتی بیوتیکها تا چه زمانی باشد.
سه نوع کلی وجود دارد که با طیف مختلفی از آنتی بیوتیکها قابل درمان هستند و میتوان آنها را درمان کرد.
1. ساده:
معمولا از دارو برای درمان استفاده میشود. داروهایی که به کار گرفته میشوند شامل:
- تریمتوپریم
- فسفومایسین
- نیتروفورانتونین
- سفالکسین
- سفتریاکسون
علائم عفونتهای ادراری چند روز بعد از استفاده از داروها، از بین میرود اما برای ریشه کن شدن باکتریها و از بین رفتن آنها به طور کلی بهتر است داروها تا چند هفته (معمولا دو هفته) بعد نیز استفاده شوند.
در عفونتهایی که از وخامت و پیچیدگی کمتری برخوردارند، دورههای درمانی کوتاهتری مورد نیاز است و با ۱ تا 3 روز استفاده از داروهای تجویز شده، بیماری به طور کل از بین میرود.
پزشک متخصص ممکن است در کنار تجویز آنتی بیوتیکها، داروهای مسکن نیز برای بیمار در نظر گیرد تا سوزش و درد بیمار در هنگام دفع ادرار را تسکین دهد.
2. عفونتهای مکرر:
در صورتی که بیمار به صورت پی در پی و مکرر به عفونتهای ادراری دچار شود، از داروها و روشهای درمانی خاص استفاده میشود که شامل:
- آنتی بیوتیکهایی با دوز پایین که بیمار باید برای ۶ ماه یا بیشتر آنها را مصرف کند تا بیماری از بین برود.
- درمواقعی به دلیل آشنا بودن علائم بیماری تشخیص و درمان توسط خود فرد صورت میگیرد که در این صورت بیمار بهتر است با پزشک متخصص نیز مشورت کند .
- در صورتی که عفونت ادراری ایجاد شده به واسطه فعالیتهای جنسی باشد، بیمار باید بعد از انجام هر بار نزدیکی یک دوز از آنتی بیوتیک تجویزی مصرف کند.
- در شرایطی که بیمار پس از مصرف آنتی بیوتیکها دچار توقف قاعدگی میشود، از هورمون تراپی و استروژنتراپی واژینال برای درمان استفاده میشود .
3. شدید:
در شرایطی که بیمار دچار عفونتهای شدید نظیر عفونت خون شود، دیگر مصرف آنتی بیوتیکهای خوراکی جوابگو نخواهد بود و بیمار برای درمان باید در بیمارستان بستری شود و آنتی بیوتیکهای قوی و با دوز بالا به صورت وریدی و مستقیم دریافت کند.
نقش سیستم ایمنی در مدیریت عفونتهای خونی و ادراری برای بیماران سرطانی
سیستم ایمنی بدن به عنوان خط اول دفاع در برابر عفونتها عمل میکند. در بیماران سرطانی که تحت درمانهای تهاجمی مانند شیمیدرمانی و پرتودرمانی قرار دارند، سیستم ایمنی ضعیفتر میشود و خطر ابتلا به عفونتهای خونی و ادراری افزایش مییابد. به همین دلیل، حفظ عملکرد مناسب سیستم ایمنی برای پیشگیری از عفونت خون و سایر عفونتها حیاتی است.
راهکارهای تقویت سیستم ایمنی در بیماران سرطانی
راهکارهایی مانند مصرف مکملهای ویتامینی، تغذیه مناسب، ورزشهای سبک و کاهش استرس میتوانند به تقویت سیستم ایمنی بیماران سرطانی کمک کنند. انتخاب داروهای مناسب و مصرف آنتیبیوتیکهای پیشگیرانه تحت نظر پزشک نیز میتواند به کاهش خطر عفونت خون کمک کند.
نقش مانیتورینگ مداوم در جلوگیری از عفونت خون و عفونتهای ادراری در بیماران سرطانی
مانیتورینگ منظم علائم حیاتی و انجام آزمایشهای منظم خون و ادرار میتواند به شناسایی سریع عفونت خون و عفونتهای ادراری در بیماران سرطانی کمک کند. این اقدامات میتوانند به جلوگیری از عوارض جدی و بهبود سریعتر بیمار کمک کنند.
راهنمای تشخیص بهموقع عفونتهای خونی و ادراری در بیماران سرطانی
علائمی مانند تب ناگهانی، لرز، تنگی نفس، تغییرات در رنگ و بوی ادرار، درد شدید در ناحیه لگن یا شکم و کاهش ناگهانی فشار خون میتواند نشاندهنده بروز عفونتهای خونی و ادراری باشد. بیماران سرطانی باید این علائم را جدی بگیرند و در صورت بروز، بهسرعت به پزشک مراجعه کنند.
آزمایشهای ضروری برای تشخیص سریع عفونتهای خونی در بیماران سرطانی
آزمایشهای خون، ادرار و اسکنهای تصویربرداری مانند CT و MRI برای تشخیص سریع عفونت خون در بیماران سرطانی بسیار مهم هستند. این آزمایشها به پزشکان کمک میکنند تا نوع باکتری یا ویروس موجود را شناسایی کرده و درمان مناسب را آغاز کنند.
نقش آموزش و آگاهی در تشخیص بهموقع عفونتهای خونی و ادراری
آموزش بیماران و مراقبان آنها در مورد علائم هشداردهنده و زمان مناسب برای مراجعه به پزشک میتواند به تشخیص زودهنگام و درمان مؤثر عفونت خون و عفونتهای ادراری کمک کند. برنامههای آموزشی بیمارستانی و کارگاههای آموزشی میتوانند به افزایش آگاهی بیماران کمک کنند.
بررسی تعاملات دارویی بین آنتیبیوتیکها و درمانهای سرطان در بیماران با عفونتهای ادراری و خونی
چالشهای تجویز آنتیبیوتیکها در بیماران سرطانی تحت درمانهای تهاجمی
تجویز آنتیبیوتیکها در بیماران سرطانی که تحت درمانهای تهاجمی مانند شیمیدرمانی و پرتودرمانی قرار دارند، با چالشهایی همراه است. برخی از آنتیبیوتیکها میتوانند با داروهای شیمیدرمانی تداخل داشته باشند و عوارض جانبی جدی ایجاد کنند. بنابراین، انتخاب داروی مناسب و تنظیم دوز باید با دقت انجام شود تا عفونت خون مدیریت شود.
توصیههای تخصصی برای کاهش خطر تعاملات دارویی در بیماران سرطانی
مشورت با پزشک متخصص انکولوژی و عفونی برای تنظیم دوز و انتخاب آنتیبیوتیک مناسب ضروری است. پزشکان باید تاریخچه دارویی بیمار را بهدقت بررسی کنند تا از هرگونه تداخل دارویی جلوگیری شود. استفاده از داروهای جایگزین و ترکیبی که تداخل کمتری دارند نیز میتواند مؤثر باشد.
نقش آزمایشهای پیگیری در مدیریت درمان دارویی بیماران سرطانی
آزمایشهای پیگیری مانند آزمایش خون و آنالیز دارویی میتواند به پزشکان کمک کند تا واکنش بیماران به داروها را بررسی کرده و در صورت نیاز، تغییراتی در برنامه درمانی ایجاد کنند. این اقدام میتواند به کاهش خطر عوارض جانبی و بهبود نتایج درمانی کمک کند.
❓ سؤالات متداول در خصوص عفونت خون
آیا عفونت خون همان سرطان خون است؟
خیر، عفونت خون ناشی از باکتری یا ویروس است و سرطان خون یک بیماری مزمن مربوط به رشد غیرطبیعی سلولهای خونی است.
آیا عفونت ادراری میتواند باعث عفونت خون شود؟
بله، اگر درمان نشود، ممکن است به کلیهها برسد و وارد جریان خون شود.
آیا عفونت خون کشنده است؟
اگر به موقع درمان نشود، میتواند خطرناک و حتی کشنده باشد.
بیماران سرطانی بیشتر در معرض عفونت خون هستند؟
بله، بهدلیل ضعف سیستم ایمنی، خطر ابتلا در آنها بیشتر است.
علائم هشداردهنده عفونت خون چیست؟
تب بالا، لرز، افت فشار خون، تنگی نفس، گیجی و ضربان قلب بالا از علائم اصلی هستند.
چه کسی بیشتر در معرض عفونت خون قرار دارد؟
سالمندان، نوزادان، بیماران سرطانی، بستریشدگان در ICU، و افراد دارای بیماری مزمن.
آیا آنتیبیوتیکها همیشه برای درمان عفونت خون مؤثرند؟
بله، اما باید سریع و تحت نظر پزشک تزریق شوند، گاهی به آنتیبیوتیکهای وریدی نیاز است.
چه کارهایی برای پیشگیری از عفونت خون باید انجام داد؟
رعایت بهداشت، ضدعفونی وسایل پزشکی، مراقبت از زخمها و تقویت سیستم ایمنی.
کلام آخر
در مسیر سخت و پرچالش درمان سرطان، هر آگاهی، هر مراقبت و هر قدم کوچک میتواند نجاتبخش باشد. عفونت خون شاید واژهای ترسناک باشد، اما با مراقبت دقیق، تشخیص بهموقع و درمان صحیح، میتوان از بدترین سناریوها پیشگیری کرد.
به خاطر بسپارید:
سرطان پایان زندگی نیست؛ بلکه آزمونی است برای نمایش قدرت، شجاعت و امید شما.
در «بای بای سرطان»، ما همراهتان هستیم تا با آگاهی، آرامش و امید، از این مسیر عبور کنید.
شما قویتر از آن چیزی هستید که فکر میکنید… 🌱✨










8 پاسخ
سلام من از طریق مثانه و نرفتن پیش دکتر متخصص و خود درمانی عفونت شدید خون گرفتم که الان از درد شکم نمیتونم بخابم خانوادمم اهمیت بهم نمیدن کی میمیرم؟به قلبم رسیده پخش شده ازمایشات مکرر دادم چطور زنده ام؟بعد بدنم بوی بد میگیره و ادرارم هم بوی بدی میده این دنیا و ادمهایش ماله خودتون چرا من؟
امیدت به خدا باشه برادر
بنده خدا کیلو چنده
این عفونت خون بد دردیه، من یکی از نزدیکانم عفونت خون گرفته 3 ماهه درگیریم خوب نمیشه. داره تو بدنش هم پخش میشه اما هیچکدوم از دکترا نمیتونن براش کاری کنن
درود بر شما. امیدوارم هرچه سریعتر سلامتی کامل حاصل بشه
سلام من یه سوال دارم. عفونت خون چند باشه خطرناکه
درود بر شما. عفونت خون زمانی خطرناک است که علائم زیر را داشته باشد: تب بالا یا پایین، افزایش ضربان قلب، تنفس سریع، فشار خون پایین و گیجی. اگر این علائم را مشاهده کردید، فوراً به پزشک مراجعه کنید.
من بچه م عفونت خون گرفته و خیلی نگرانم میخواستم بدونم آیا عفونت خون در نوزادان خطرناک است
بله، عفونت خون در نوزادان بسیار خطرناک است و نیاز به تشخیص و درمان فوری دارد.